Kiểm soát đường huyết với thuốc Insulin và những lưu ý

Nội dung bài viết
Thuốc Insulin là gì? Thuốc Insulin được dùng trong những trường hợp nào? Cần lưu ý gì về những tác dụng phụ có thể xảy ra trong quá trình dùng thuốc? Hãy cùng YouMed tìm hiểu thật kĩ về thuốc Insulin trong bài viết được phân tích dưới đây nhé!
Thành phần hoạt chất: Insulin
Thuốc có thành phần hoạt chất tương tự: Actrapid HM; Apidra; Apidra SoloStar; Glaritus; Insugen-30/70
(Biphasic); Insugen-N (NPH); Insulatard HM; Insulidd 30:70;
1. Thuốc Insulin là gì?
Hormon làm hạ glucose máu, hormon chống đái tháo đường, insulin
- Insulin ngoại sinh thường có tất cả các tác dụng dược lý của insulin nội sinh. Insulin kích thích chuyển hóa carbohydrat ở mô cơ – xương, tim và mỡ bằng cách tạo thuận lợi cho quá trình vận chuyển glucose vào trong tế bào.
- Ngoài ra, Insulin cũng tác dụng trực tiếp đến chuyển hóa mỡ và protein. Hormon này kích thích tạo mỡ và ức chế tiêu mỡ và giải phóng acid béo tự do từ các tế bào mỡ.
- Không những vậy, Insulin cũng kích thích tổng hợp protein. Cho insulin với liều thích hợp cho người đái tháo đường týp 1 (phụ thuộc insulin) phục hồi nhất thời khả năng chuyển hóa carbohydrat, mỡ và protein, để dự trữ glucose ở gan và để chuyển glycogen thành mỡ.
2. Chỉ định của thuốc Insulin
- Tất cả các đái tháo đường typ 1, nhiễm toan ceton do đái tháo đường, tình trạng tăng glucose huyết tăng áp lực thẩm thấu.
- Đái tháo đường typ 2 khi giảm cân, điều chỉnh chế độ ăn, và/hoặc uống thuốc chống đái tháo đường không duy trì được nồng độ glucose thỏa đáng trong máu lúc đói cũng như lúc no.
- Ngoài ra, insulin được dùng điều trị đái tháo đường typ 2 ổn định nhưng phải đại phẫu, sốt, chấn thương nặng. Hoặc tình trạng nhiễm khuẩn, loạn chức năng thận hoặc gan, cường giáp. Hoặc các rối loạn nội tiết khác, hoại thư, bệnh Raynaud và mang thai.
- Phụ nữ đái tháo đường mang thai hoặc phụ nữ mang thai mới phát hiện đái tháo đường
- Không những vậy, thuốc insulin còn giúp điều trị đái tháo đường ở lần điều trị khởi đầu nếu mức HbA1C > 9,0% và glucose máu lúc đói > 15,0 mmol/lít.
3. Không nên dùng thuốc Insulin nếu
- Quá mẫn với hoạt chất insulin hoặc với một thành phần của thuốc.
- Hạ glucose huyết.
4. Cách dùng thuốc Insulin hiệu quả
4.1. Cách dùng
- Insulin thường tiêm dưới da (hấp thu kéo dài và ít đau hơn tiêm bắp). Insulin thường (regular insulin) có thể tiêm tĩnh mạch hoặc tiêm bắp nhưng phải theo dõi sát glucose và kali huyết.
- Tiêm dưới da vào vùng đùi, cánh tay trên, mông hoặc bụng, dùng kim dài 1,3 – 1,6 cm cỡ 25 – 26. Lưu ý chỉ dùng bơm tiêm định cỡ phù hợp với nồng độ insulin được dùng.
- Để tránh đau, phải tiêm insulin ở nhiệt độ phòng. Tiêm insulin kéo dài ít nhất trong 6 giây.
- Các vị trí tiêm dự kiến quay vòng trong một vùng để bất cứ vị trí tiêm nào cũng không quá một mũi cách nhau 1 – 2 tuần.
- Nên chọn tiêm quay vòng trong một vùng nhất định hơn là chọn nhiều vùng khác nhau để giảm tính thay đổi hấp thu insulin từng ngày.
4.2. Liều lượng
Mục tiêu chung của liệu pháp insulin thay thế là cung cấp insulin gần giống như cơ thể tiết insulin nội sinh.
Điều này có nghĩa là cơ thể đòi hỏi một nồng độ cơ bản insulin suốt ngày, được bổ sung thêm insulin vào bữa ăn.
Vì các phối hợp thường dùng chứa nhiều loại insulin khác nhau. Do đó, khi điều chỉnh liều phải quan tâm vào thành phần của từng insulin có tác động trực tiếp nhất đến nồng độ glucose huyết đang quan tâm. Ngoài ra, dựa trên thời gian bắt đầu tác dụng và kéo dài của thành phần insulin đó.
Đái tháo đường typ 1
- Người lớn và trẻ em: Liều hàng ngày dựa vào giám sát nồng độ glucose huyết (1 – 4 lần hàng ngày).
+ Liều ban đầu: Tiêm dưới da 0,2 – 0,6 đv/kg.
+ Liều thận trọng ban đầu 0,2 – 0,4 đv/kg/ngày thường được khuyến cáo để tránh khả năng bị hạ glucose huyết.
Đái tháo đường typ 1 không ổn định
- Có triệu chứng nặng, rối loạn chuyển hóa, hoặc có biến chứng
+ Phải nhập viện và dùng insulin thường.
+ Người bệnh đái tháo đường typ 1 đa ceton hoặc thiếu niên đang tuổi lớn cần liều insulin ban đầu là 1 – 1,5 đv/kg/ngày.
+ Nếu kháng insulin, đặc biệt ở người béo, có thể cần liều hàng ngày ban đầu là 0,7 – 2,5 đv/kg.
Trường hợp đái tháo đường typ 2 thất bại khi dùng thuốc uống chống đái tháo đường
- + Có thể thêm một insulin tác dụng trung gian hoặc kéo dài vào phác đồ uống hiện có.
+ Các phối hợp insulin chứa sẵn trước insulin người isophan có thể cho 1 lần/ ngày vào bữa chiều.
Nếu xảy ra hạ glucose huyết (nồng độ glucose huyết lúc đói <70 mg/dl), liều insulin cơ bản lúc đi ngủ có thể giảm 4 đv hoặc 10% bất luận liều thế nào.
Truyền tĩnh mạch insulin thường (regular insulin) cho người bệnh nằm bệnh viện vì nhiễm toan ceton do đái tháo đường, trạng thái tăng áp lực thẩm thấu không có ceton, sốc tim. Hoặc tình trạng tăng glucose huyết quá mức trong liệu pháp liều cao corticosteroid, đái tháo đường kiểm soát kém, glucose huyết dao động mạnh. Hoặc tình trạng kháng insulin mạnh hoặc kế hoạch tìm liều trước khi bắt đầu hoặc bắt đầu lại liệu pháp tiêm insulin dưới da.
Khi insulin thường truyền tĩnh mạch liên tục, phải làm xét nghiệm glucose tại giường cách 1 giờ 1 lần cho tới khi glucose huyết ổn định trong 6 – 8 giờ; sau đó có thể giảm làm xét nghiệm cách 2 – 3 giờ 1 lần.
5. Tác dụng phụ
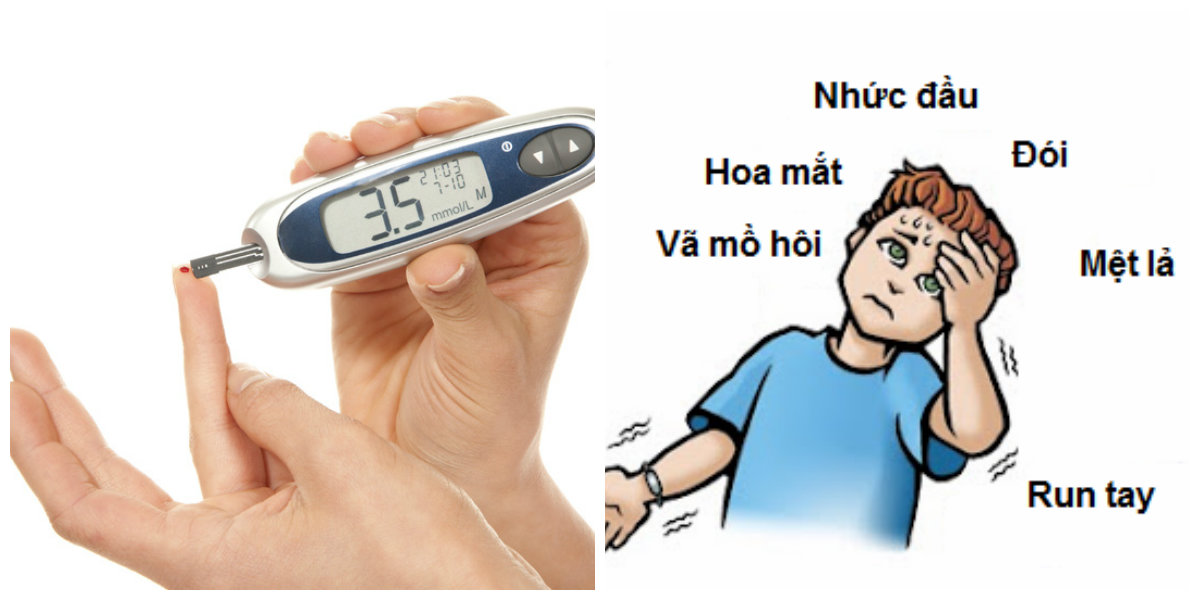
- Hạ glucose huyết.
- Tăng glucose huyết phản ứng (tăng glucose huyết sau hạ glucose huyết, hiệu ứng Somogyi), hiện tượng bình minh.
- Phản ứng tại chỗ: Dị ứng ban đỏ, ngứa ở chỗ tiêm, phát triển mô mỡ (thường do tiêm thuốc dưới da nhiều lần tại một vị trí).
- Kháng insulin.
- Toàn thân: Nổi mày đay, phản ứng phản vệ, phù mạch.
- Hạ kali huyết.
- Teo mô mỡ ở chỗ tiêm thuốc dưới da (thường hay gặp hơn khi dùng thuốc insulin thông thường).
6. Tương tác xảy ra khi dùng thuốc Insulin
- Steroid đồng hóa, muối lithi, pentamidin, clonidin và thuốc chẹn beta adrenergic có nhiều tác dụng thay đổi đối với chuyển hóa glucose
- Propranolol, nadolol, metoprolol, atenolol, acebutolol, pindolol.
- Rượu, thuốc chẹn alpha-adrenergic, disopyramid
- Một số thuốc chống trầm cảm, fibrat, fluoxetin, guanethidin, thuốc uống hạ glucose huyết, pentoxifylin, propoxifen, salicylat, kháng sinh sulfamid, một số thuốc ức chế enzym chuyển đổi angiotensin,
và thuốc ức chế chức năng tụy (như octreotid)….. - Asparaginase, thuốc chống loạn thần không điển hình (như olanzapin, clozapin), thuốc chẹn calci, diazoxid, một số thuốc chống mỡ (như niacin);
- Corticosteroid, danazol, estrogen, glucagon, thuốc tránh thai uống, isoniazid, phenothiazin
- Thuốc ức chế protease, somatropin, thuốc giống thần kinh giao cảm (như epinephrin, albuterol, terbutalin)
- Nhóm lợi tiểu thiazid, furosemid, acid ethacrynic, và hormon giáp.
7. Những lưu ý khi dùng thuốc Insulin
- Phải thận trọng khi dùng insulin vì dễ gây hạ glucose huyết. Nguy cơ hạ glucose huyết tăng ở người đái tháo đường typ 1, bệnh thần kinh thực vật. Hoặc ăn uống thất thường nhất là sau bữa tiệc hoặc đang dùng liệu pháp tăng cường insulin hoặc luyện tập mà không điều chỉnh liều insulin.
- Hạ glucose huyết cũng có thể xảy ra do hấp thu insulin nhanh. Hoặc có thể xảy ra do tăng nhạy cảm với insulin kèm với suy vỏ tuyến thượng thận thứ phát. Triệu chứng hạ glucose huyết ở người cao tuổi giống như tai biến mạch não.
- Một số trường hợp như đái tháo đường lâu ngày, một liệu pháp insulin tăng cường. Hoặc điều trị thuốc như khi dùng thuốc chẹn beta, có thể làm các triệu chứng báo hiệu hạ glucose huyết thay đổi hoặc lu mờ.
- Phải thận trọng khi chuyển dùng
+ Typ insulin khác (nhanh, isophan, kẽm,…)
+ Nhãn mác (nhà sản xuất)
+ Phương pháp sản xuất (tái tổ hợp DNA hoặc nguồn gốc động vật). - Cần chú ý đến phản ứng tăng glucose huyết sau hạ glucose huyết.
- Cần phân biệt hiệu ứng Somogyi và “hiện tượng bình minh”. Vì cùng có biểu hiện tăng glucose huyết sáng sớm bằng cách giám sát glucose huyết lúc 3 giờ sáng. Nếu glucose huyết luôn luôn thấp, nên nghĩ đến hiệu ứng Somogyi: giảm dần liều insulin kèm theo giám sát glucose huyết.
- Có thể giảm insulin khi suy thận, suy gan. Tuy vậy, nếu suy gan mạn tính, tăng kháng insulin có thể dẫn đến tăng nhu cầu insulin.
- Cần tập luyện thể lực ngay sau bữa ăn tăng nguy cơ hạ glucose huyết.
8. Các đối tượng sử dụng đặc biệt
8.1. Lái xe và vận hành máy móc
- Thuốc Biotin không gây ra các tác động không mong muốn trên thần kinh với các triệu chứng như đau đầu, buồn ngủ, chóng mặt,…
- Do đó, có thể sử dụng thuốc trên đối tượng này.
8.2. Phụ nữ mang thai
- Đái tháo đường khi mang thai là một tình trạng có nguy cơ cao đối với mẹ và con. Phụ nữ mang thai hoặc dự kiến mang thai cần thiết phải kiểm soát tốt nồng độ glucose huyết.
- Đa số khuyến nghị nên bắt đầu liệu pháp insulin tăng cường bằng insulin người trước khi mang thai cho người đái tháo đường đã được kiểm soát tốt bằng thuốc uống chống đái tháo đường
- Nhu cầu insulin thường giảm trong ba tháng đầu thai kỳ và tăng lên trong ba tháng giữa và cuối thai kỳ.
- Các thuốc tương tự insulin mới tác dụng nhanh ngày càng được dùng nhiều cho người mang thai. Và dựa trên chứng cứ hiện nay, insulin lispro và insulin aspart không gây quái thai. Các thuốc tương tự insulin tác dụng nhanh đó đã chứng tỏ an toàn và hiệu quả trong thời kỳ mang thai. Có thể kiểm soát tốt glucose huyết sau ăn tốt hơn với ít gây hạ glucose huyết hơn so với insulin thường.
- Duy trì glucose huyết bình thường khi mang thai làm giảm nguy cơ gây dị tật bẩm sinh cho thai nhi và các tật khác cho sơ sinh (hạ glucose huyết, hạ calci huyết, chứng tăng hồng cầu, tăng bilirubin huyết) cũng như gây tử vong chu sinh (như sảy thai, thai chết lưu).
- Thông báo cho phụ nữ ở tuổi sinh đẻ về nguy cơ mang thai ngoài kế hoạch và phải dùng biện pháp tránh thai thích hợp cho đến khi kiểm soát được glucose huyết. Trong thời gian chu sinh, phải theo dõi cẩn thận trẻ sơ sinh về phát triển béo phì và các bất thường về dung nạp glucose.
8.3. Thời kỳ cho con bú
- Insulin không qua sữa mẹ và dùng an toàn khi cho con bú.
- Nhu cầu về insulin của người mẹ có thể giảm xuống trong thời kỳ cho con bú.
9. Xử trí khi quá liều thuốc Insulin
9.1. Triệu chứng
- Hậu quả chính của quá liều là hạ glucose huyết với các triệu chứng nhược cơ, cảm giác đói, vã mồ hôi toàn thân, nhức đầu, run
- Ngoài ra, có thể xuất hiện các triệu chứng rối loạn thị giác, dễ bị kích thích, lú lẫn và rồi hôn mê do hạ đường huyết.
9.2. Xử trí
- Hạ glucose huyết nhẹ (vã mồ hôi, nhợt nhạt, đánh trống ngực, run, nhức đầu, thay đổi hành vi) có thể cho ăn thức ăn chứa carbohydrat (bánh ngọt, viên đường, kẹo) hoặc uống (nước ép quả, cam).
- Trường hợp hạ glucose huyết nặng (hôn mê, co giật) đòi hỏi phải điều trị bằng glucagon hoặc dung dịch glucose tĩnh mạch. Hạ glucose huyết nặng do insulin ít xảy ra nhưng là một cấp cứu nội khoa đòi hỏi phải điều trị ngay.
- Người lớn hạ glucose huyết nặng (như li bì, đau đầu, lú lẫn, vã mồ hôi, vật vã, co giật) hoặc hôn mê do quá liều insulin và có đủ dự trữ glycogen ở gan, phải cho tiêm dưới da, tiêm bắp hoặc tiêm tĩnh mạch 1 đv (1 mg) glucagon. Trường hợp không đáp ứng hoặc không có glucagon, phải cho khoảng 10 – 25 g glucose dưới dạng dung dịch glucose tiêm tĩnh mạch 50%, 20 – 50 ml.
- Trong trường hợp nặng (cố ý quá liều), có thể cần glucose tĩnh mạch liều cao hơn hoặc lặp lại nhiều lần. Tiếp tục truyền glucose tĩnh mạch liên tục 5 – 10 g/giờ để duy trì nồng độ glucose huyết thỏa đáng cho tới khi người bệnh tỉnh và ăn được.
- Lưu ý, phải giám sát chặt người bệnh vì hạ glucose huyết có thể trở lại. Để phòng phản ứng hạ glucose huyết, phải cho ăn ngay carbohydrat khi người bệnh tỉnh.
10. Xử trí khi quên một liều thuốc Insulin
- Dùng ngay sau khi nhớ ra đã quên liều.
- Nếu liều đã quên kề với liều kế tiếp. Bỏ qua liều đã quên và dùng theo đúng lịch trình dùng thuốc.
- Không dùng gấp đôi liều với mục đích bù vào liều đã quên.
11. Cách bảo quản
- Để thuốc Insulin tránh xa tầm tay của trẻ em và thú cưng trong nhà.
- Bảo quản thuốc ở nơi khô ráo thoáng mát. Tránh tiếp xúc trực tiếp với ánh sáng hoặc để thuốc Insulin ở những nơi ẩm ướt.
- Nhiệt độ bảo quản tốt nhất là <30 ºC.
Bên trên là những thông tin sử dụng thuốc Insulin. Hãy gọi ngay cho bác sĩ nếu xuất hiện bất kỳ một triệu chứng nào bất thường để có thể được xử trí và hỗ trợ kịp thời nhé!
Dược sĩ Nguyễn Ngọc Cẩm Tiên
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
Tờ hướng dẫn dùng thuốc