Nốt ruồi có nên phá bỏ hay là không?

Nội dung bài viết
Tất cả mọi người trong chúng ta đều có nốt ruồi trên cơ thể. Một trong số chúng nằm ở vị trí đặc biệt, tạo nên những nét riêng biệt cho từng người. Vậy nốt ruồi là gì? Có cần lưu ý gì không? Xin mời xem qua bài viết bên dưới của bác sĩ Nguyễn Quang Hiếu.
Sự hình thành mảng sắc tố
Tất cả mọi người trong chúng ta đều có nốt ruồi trên cơ thể. Có người thì chỉ có một vài nốt. Có người đôi khi có đến 20-40 nốt hoặc nhiều hơn nữa.
Đa số nốt ruồi có hình tròn hay bầu dục nhưng đôi khi chúng cũng có những dạng bất thường. Một trong số chúng có thể là những mảng lớn trên da, gây mất thẩm mỹ. Kích thước các nốt ruồi cũng có thể thay đổi từ vài millimét đến vài chục centimét đường kính.
Có hai dạng khác nhau về nguồn gốc. Mảng sắc tố hình thành trong quá trình sống và mảng sắc tố hình thành từ lúc bào thai (bẩm sinh).
Đối với những mảng sắc tố hình thành trong quá trình sống
Thường xảy ra sau khi bạn tiếp xúc với tác nhân vật lý cường độ cao.
- Những vết đốt, phỏng hoặc ảnh hưởng nguồn điện. Các tổn thương trên gây kích thích tăng sản lượng melanin, từ đó tạo thành các nốt sắc tố.
- Nốt tàn nhang trên gương mặt xuất hiện ở độ tuổi dậy thì. Thường xuất hiện ở các chủng tộc phương Tây nhiều hơn chủng tộc châu Á.
- Các mảng săc tố này cũng có kích thước đa dạng, nhưng thường đa dạng hơn về màu sắc. Có thể có màu đỏ (nốt ruồi son), màu nâu hoặc đen nhạt.
- Các mảng sắc tố này đôi khi có thể xuất hiện lông hoặc chảy máu bất thường.
Một số nốt hắc tố đột ngột xuất hiện lại là dấu hiệu của bệnh lý nguy hiểm: ung thư da.
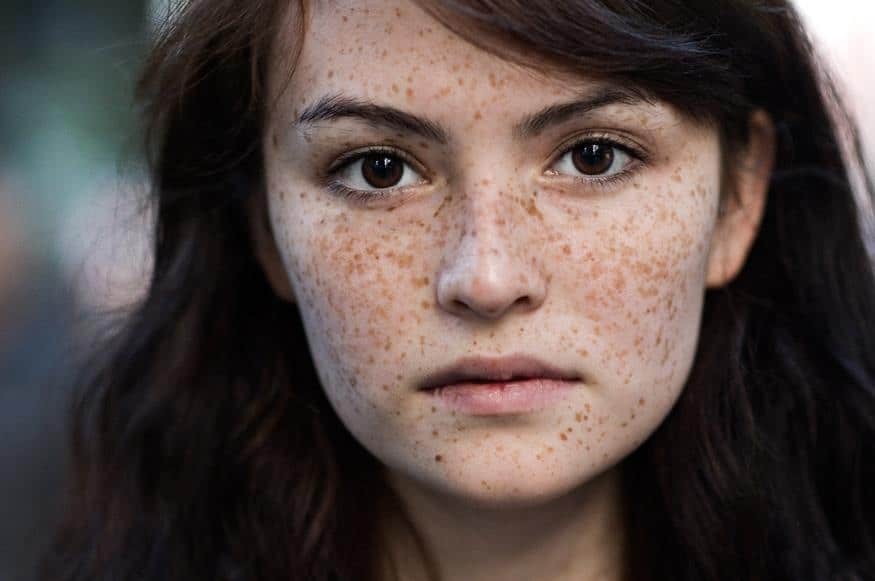
Nốt ruồi hắc tố bẩm sinh
Nốt ruồi hắc tố bẩm sinh, thường được gọi là nốt ruồi. Thường có lông bẩm sinh. Đây là một sang thương tăng sắc tố bề mặt có từ lúc mới sinh.
Nguyên nhân
- Nguyên nhân gây nốt ruồi hắc sắc tố bẩm sinh có thể do yếu tố di truyền hoặc nhiều yếu tố gia đình khác chưa xác định.
- Nốt ruồi có thể xuất hiện ở mọi chủng tộc. Khảo sát mô phôi học cho thấy các nốt ruồi bắt đầu phát triển trong tử cung, ngay sau khi các tế bào biểu bì tạo hắc tố xuất hiện.
Tỉ lệ xuất hiện
- Nốt ruồi hắc sắc tố bẩm sinh thường xuất hiện lúc trẻ mới sinh hoặc ngay sau sinh, không phân biệt giới tính.
- Với tỉ lệ 1/20.000 trẻ đối với các nốt ruồi có đường kính d > 9,9 cm.
- 1/500.000 trẻ đối với nốt ruồi d > 20 cm.
- Trong khi đó, các nốt ruồi nhỏ chiếm tỉ lệ 1% trẻ sơ sinh, vừa: 6%.
Cấu tạo
Nốt ruồi hắc sắc tố bẩm sinh cấu tạo bởi các tế bào hắc tố nằm ở lớp thượng bì. Nhưng có thể thâm nhập sâu hơn, vào lớp bì lưới và mô dưới da, có thể liên kết với các phần phụ của da, mạch máu và thần kinh.

Phân loại
- Có 3 loại nốt ruồi hắc sắc tố bẩm sinh: nhỏ, trung bình và khổng lồ. Chúng được phân loại dựa theo đường kính, tổng diện tích bề mặt và khả năng phẫu thuật.
- Nốt ruồi hắc sắc tố bẩm sinh nhỏ có đường kính d < 1,5 cm.
- Loại vừa có d~1,5 – 20 cm.
- Loại khổng lồ ở trẻ em hay ở người lớn có d > 20 cm.
- Theo phân loại dự đoán, nốt ruồi hắc tố bẩm sinh được gọi là khổng lồ khi có d~9cm trên đầu hay d~6cm trên thân mình của một đứa trẻ. Những nốt ruồi hắc sắc tố bẩm sinh có thể đạt đường kính khoảng 20 cm lúc trưởng thành.
Các yếu tố tăng nguy cơ ung thư của nốt ruồi
Bằng cách nghiên cứu các dạng ung thư trong cộng đồng, đã tìm thấy một số yếu tố nguy cơ nhất định thường gặp ở những bệnh nhân u hắc tố hơn so với những người không mắc bệnh.
Tuy nhiên, điều quan trọng là cần phải biết rằng hầu hết những người có các yếu tố nguy cơ này không bị u hắc tố. Mắc khác, nhiều người bị bệnh này lại không có yếu tố nguy cơ nào trong số được kể ra sau đây.
Tiền sử bản thân và gia đình
Tiền sử bản thân u hắc tố: Những bệnh nhân đã được điều trị u hắc tố có nguy cơ phát triển u hắc tố lần thứ hai cao hơn.
Tiền sử gia đình: Có hai hay nhiều người thân ruột thịt bị bệnh là một yếu tố nguy cơ vì u hắc tố đôi khi di truyền trong gia đình. Khoảng 10% số bệnh nhân u hắc tố có người thân trong gia đình cũng bị loại ung thư này. Khi u hắc tố di truyền trong gia đình, các thành viên gia đình nên đến bác sĩ khám định kỳ.
Nevi loạn sản
Loại này có khả năng phát triển thành ung thư cao hơn nốt ruồi thông thường. Nhiều người chỉ có một vài nốt ruồi bất thường này; càng có nhiều nevi loạn sản thì nguy cơ phát triển u hắc tố càng cao.
Nguy cơ này đặc biệt cao đối với những người có cả tiền sử gia đình bị u hắc tố và cả nevi loạn sản.
Hệ miễn dịch suy yếu
Những người có hệ miễn dịch bị suy yếu do một số loại ung thư nhất định, bởi các loại thuốc điều trị sau khi ghép tạng hoặc do bệnh AIDS có nguy cơ phát triển u hắc tố cao hơn.
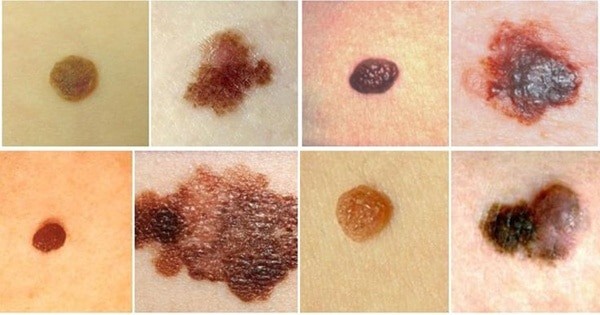
Nhiều nốt ruồi thông thường (hơn 50)
Vì u hắc tố thường xuất phát từ tế bào hắc tố của một nốt ruồi đã có, việc có nhiều nốt ruồi làm tăng nguy cơ mắc bệnh.
Tia cực tím
- Việc gia tăng số người phát triển u hắc tố trên toàn thế giới có liên quan tới thời gian con người tiếp xúc với ánh nắng mặt trời.
- Bệnh này cũng thường gặp hơn ở những người sống trong các vùng tiếp nhận một lượng lớn tia cực tím.
- Ví dụ tại Mỹ, tỷ lệ người có u hắc tố ở Texas cao hơn ở Minnesota, nơi mà ánh nắng mặt trời không mạnh bằng. Tia cực tím từ mặt trời có thể gây ra hiện tượng lão hóa sớm ở da và sự huỷ hoại da từ đó có thể dẫn đến u hắc tố.
Các vết bỏng nắng nghiêm trọng
- Những người có một hoặc nhiều vết bỏng nắng bị phồng rộp nghiêm trọng khi còn nhỏ tuổi có nguy cơ phát triển u hắc tố cao hơn.
- Do vậy, bác sĩ khuyên nên bảo vệ da trẻ em tránh tia nắng mặt trời. Điều đó hi vọng rằng việc này sẽ giúp phòng chống hoặc ít ra là làm giảm nguy cơ phát triển u hắc tố của trẻ em sau này.
- Bỏng nắng ở người lớn cũng là một yếu tố nguy cơ của u hắc tố. Da trắng U hắc tố xuất hiện nhiều ở những người có nước da trắng có thể dễ bị cháy nắng hoặc tàn nhang (những người này thường có tóc màu vàng hoặc màu đỏ và mắt màu xanh) hơn là những người có nước da sẫm màu. Người da trắng thường bị u hắc tố nhiều hơn nhiều so với người da đen, bởi vì da sáng màu dễ bị ánh mặt trời huỷ hoại hơn.
Nguy cơ phát triển khối u ác tính tỷ lệ thuận với kích thước tổn thương
- Một nghiên cứu tại đại học Pennsylvania về nguy cơ phát triển u hắc tố sau 5 năm ở những nốt ruồi lớn hoặc khổng lồ là 5,7%, vừa là 4,9% và nhỏ là 0,8%.
- Nên nghi ngờ các nốt ruồi hoá ác tính khi chúng có biểu hiện phát triển nhanh, đau, chảy máu, loét, ngứa hay biến đổi sắc tố nhiều. Việc theo dõi và điều trị phụ thuộc vào vị trí, kích thước của thương tổn và xu hướng hoá ác.
- 50% các nốt ruồi khổng lồ có thể thoái hoá ác tính vào năm 3 tuổi. 60% vào thời thơ ấu và 70% ở tuổi dậy thì. Các nốt ruồi lớn chiếm ~ 40% trường hợp ung thư da ở trẻ em.
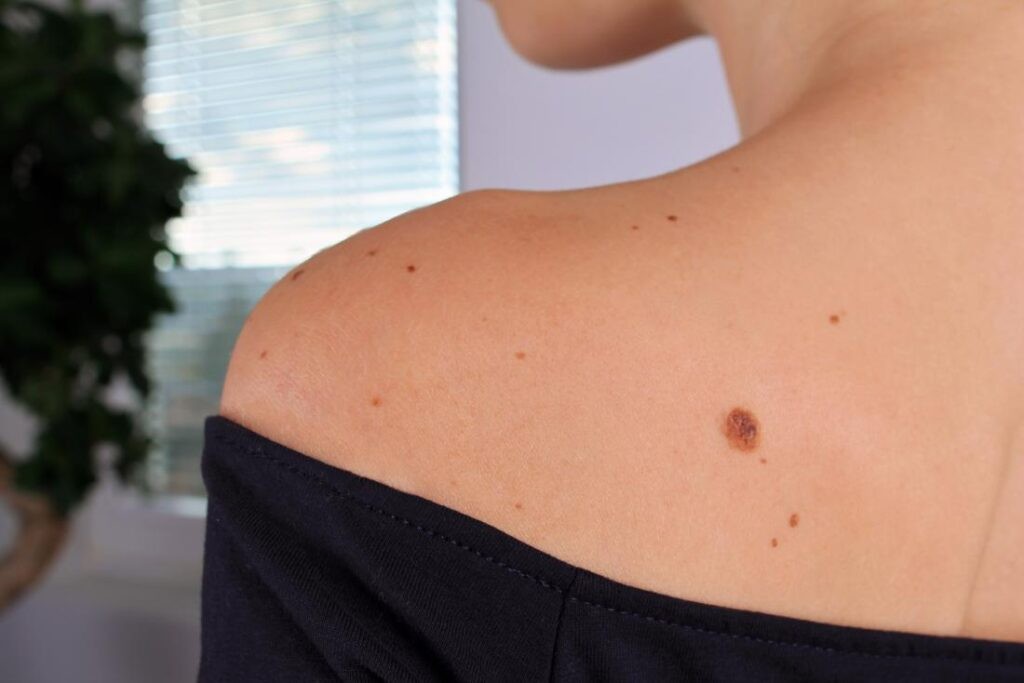
Tiên lượng khả năng chuyển ung thư của nốt ruồi
- Khả năng một nốt ruồi hắc tố bẩm sinh lớn trở thành ác tính (ung thư) là đáng kể và là một đánh giá quan trọng trong việc theo dõi và điều trị.
- Có thể theo dõi tiến triển của nốt ruồi bằng phương pháp chụp ảnh thường xuyên hay định kỳ. Các nốt ruồi lớn ở vùng đầu, cổ hay ½ trên thân mình có thể kết hợp với bệnh nhiễm tế bào hắc tố màng não (meningeal melanocytosis) với biến chứng động kinh, các ổ dị tật thần kinh, não úng thuỷ tắc nghẽn hay biến đổi ác tính khác.
- Chụp MRI có thể đánh giá sự ứ đọng tế bào hắc tố ở hệ thần kinh trung ương.
- Các nốt ruồi đều có khả năng ác tính hoá (những loại có lông thường phát triển lành tính, dễ liền da).
Những dấu hiệu cảnh báo ung thư của nốt ruồi
- Thay đổi về thể tích: lồi lên lan rộng ra.
- Thay đổi về màu sắc: thẫm màu lên.
- Bề mặt rạn, dễ chảy máu.
- Xâm nhiễm xung quanh (đỏ, viêm…), đau, rát, ngứa. Nếu có một trong những triệu chứng đó thì cần chú ý xem xét xem có phải ung thư hoá không, khi xử lý phải côi như carcinoma. Khi u sùi, chảy máu là đã muộn.
Nhiều trường hợp dấu hiệu báo động không có, chỉ thấy tốc độ phát triển nhanh hoặc rất nhanh.
Mặc dù nốt ruồi mọc trên da thường là lành tính trong hầu hết các trường hợp. Tuy nhiên trong một số trường hợp đặc biệt, nốt ruồi là tín hiệu của bệnh lý ung thư. Xem thêm: Thế nào là nốt ruồi ác tính?
Các giai đoạn ung thư hóa của nốt ruồi
Tiến triển thường khó hệ thống hoá, khó chia thời kỳ rõ ràng, nhưng thường qui định:
Giai đoạn tại chỗ:
- Phát triển ở vùng da kế cận, lan quanh u ban đầu. Da quanh carcinoma có những hạt hắc tố khác. Nốt ruồi tăng thể tích tại chỗ.
Giai đoạn khu vực:
- Khối u vượt giới hạn tại chỗ, chuyển xa vào khu vực có u. Sau đó mọc lên những u nhỏ như hạt chì mọc găm vào da, có khi to như hạt dẻ gài vào da nông, gây lở loét.
Giai đoạn di căn hạch:
- Xâm nhập vào hạch biểu hiện rất sớm.
- Hạch phản ứng căng to nhưng xét nghiệm còn bình thường. Ngược lại, có khi lâm sàng thấy hạch còn bình thường, nhưng xét nghiệm, có tới 20% có tế bào ung thư, di căn.
- Vì vậy, khi mổ một carcinoma, người ta thường kèm theo nạo vét hạch theo nguyên tắc, ngay cả khi cắt hạch đại thể chưa có phát hiện gì đặc biệt.
Giai đoạn toàn thân:
- Tế bào ung thư xâm nhập vào bạch huyết, máu.
- Nó phát triển toàn thân hoá bằng cách giải phóng các hắc tố vào máu, xâm nhập các cơ quan như tạng và da.
- Gan, lách, tạng to, nhuốm melalin, chủ yếu là melanodermie. Nhiều khi bệnh nhân có thể đái ra melalin, nếu khi nghi ngờ có thể làm xét nghiệm thử nước tiểu.
Nốt ruồi có thể tự biến mất không?
Nốt ruồi có thể tự nhỏ lại và biến mất. Các dạng thoái hóa của nốt ruồi gồm có:
Thoái hoá tự nhiên
- Tự phát, không có lý do gì đặc biệt, có thể gặp ở bất kỳ tuổi nào.
- Tất nhiên ở tuổi 40 – 50 tỷ lệ cao hơn cả. Các nốt ruồi sẽ mờ dần và đôi khi biến mất hoàn toàn.
- Sự giải thích là do sự giảm tổng hợp melanin ở người lớn tuổi.
Thoái hoá có nguyên nhân
- Thường do chấn thương (bị thương, bị va đập).
- Những kích thích thường xuyên (cọ xát, cạo râu).
- Đối với những thoái hóa này do việc mài mòn lớp biểu bì ở ngoài cùng, dần dần làm mờ các nốt ruồi. Một thời gian sau sẽ biến mất.
Thoái hoá ngay
- Khi xuất hiện sắc tố là bị thoái hoá ngay. Thường thấy ở người > 50 tuổi.
Các phương pháp điều trị
- Vấn đề quan trọng trong điều trị là yếu tố thẩm mỹ. Việc giải phẫu các nốt ruồi hắc tố bẩm sinh lớn hay khổng lồ nên thực hiện sớm lúc bệnh nhân được 6 tháng tuổi để cắt bỏ và tái tạo nối tiếp với da ghép.
- Có thể điều trị bổ sung bằng các phương pháp: lột với hóa chất, mài da và phẫu thuật laser nhưng tất cả đều có thể để lại sẹo xấu và không làm giảm nguy cơ hoá ác của nốt ruồi.
- Tác động đúng chỗ: đốt điện (đốt rộng, sâu), không đốt sát, đốt quá dè sẻn, lấy 3 cm quanh chu vi (đường kính lấy bỏ = 6 cm + đường kính u).
- Phải lấy sâu đến cân mạc, tối thiểu phải lấy hết mỡ dưới da, thường thực hiện dưới gây mê.
- Phẫu thuật cắt bỏ là phương pháp điều trị triệt để khi các lựa chọn điều trị bổ sung khác không đạt kết quả hoàn toàn. Sau khi cắt bỏ u, có thể để liền tự do, cắt mép 0,5 cm, ghép tổ chức tiếp sau.
Xem thêm: Chăm sóc da sau laser: 3 cách cực kỳ đơn giản
Chú ý:
- Tác động xa : khi có nghi vấn, bao giờ cũng phải phẫu thuật kết hợp nạo vét hạch. Thực tế khi đã lan xa, vào hạch, khó vét hạch, hướng theo phác đồ.
- Phẫu thuật tại chỗ kèm nạo vét hạch theo khả năng. Kết hợp thêm các biện pháp khác (hoá chất, miễn dịch).
- Chẩn đoán sớm, điều trị triệt để là những hy vọng đối với loại u này.
Dù vấn đề thẩm mỹ ảnh hưởng, nhưng nốt ruồi tạo nên nét riêng và đặc biệt cho từng cá nhân. Việc muốn tẩy, xóa nốt ruồi cần thực hiện tại các cơ sở y tế uy tín.
Xem thêm: Tẩy nốt ruồi như thế nào để an toàn, không gây sẹo, không mọc lại?
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.