Viêm động mạch thái dương: Căn bệnh lạ với nguy cơ tiềm tàng

Nội dung bài viết
Viêm động mạch thái dương (temporal arteritis) – Viêm động mạch tế bào khổng lồ (Giant cells arteritis) – Viêm động mạch sọ (Cranial artertitis) hay bệnh Horton đều là tên gọi của một nhóm bệnh lý viêm mạch máu. Thường xuất hiện ở người trung niên, gây ra nhiều khó chịu cho bệnh nhân. Nếu không được chẩn đoán và điều trị sớm có khả năng gây mù loà vĩnh viễn thậm chí là tử vong.
1. Giới thiệu
Trên thế giới, Viêm động mạch tế bào khổng lồ (hay còn gọi là viêm động mạch thái dương) vì bệnh lý này gây viêm các mạch máu trung bình và lớn, kể cả động mạch chủ. Động mạch chủ là động mạch xuất phát từ tim, và là mạch máu lớn nhất, cung cấp máu cho toàn bộ cơ thể.
Viêm động mạch tế bào khổng lồ (Giant cells arteritis – GCA) là một bệnh lý toàn thân. Có nghĩa là nó ảnh hưởng đến hầu hết mọi mạch máu trung bình, lớn trên cơ thể. Vị trí ảnh hưởng chủ yếu là lớp tế bào lót bên trong mạch máu – nội mạc mạch máu.
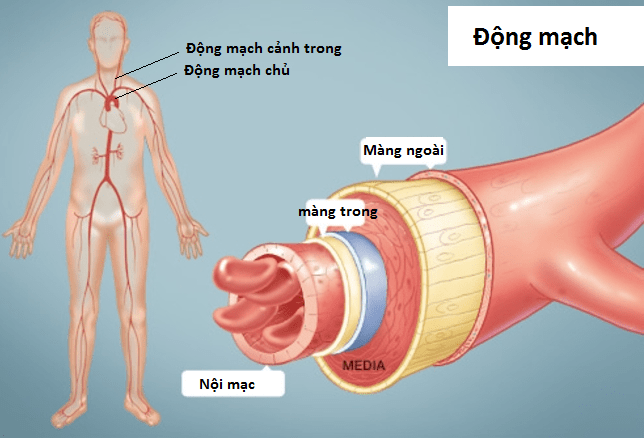
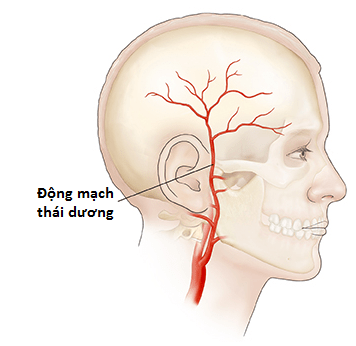
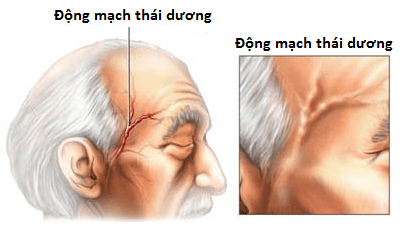
Đây là bệnh lý gây viêm mạch máu thường gặp nhất trên thế giới. Nhóm mạch máu bị ảnh hưởng là các mạch máu trong sọ, đặc biệt là các mạch máu là nhánh trực tiếp của động mạch chủ (thường nhà động mạch cảnh ngoài và nhánh của nó). Trong số đó, động mạch thường bị ảnh hưởng nhất là động mạch thái dương.
Mức độ phổ biến của bệnh
Ở Mỹ, Châu Âu, 1/100 nữ giới và 1/200 nam giới sẽ bị GCA ở một thời điểm nào đó trong cuộc đời. Bệnh chủ yếu xuất hiện ở đối tượng > 50 tuổi, thường nhất là ở độ tuổi 70 – 79. Vì 80% số bệnh nhân GCA >70 tuổi.
Tuy nhiên, tỷ lệ này khác biệt so với người châu Á. Những nghiên cứu ở Nhật Bản cho thấy, tỷ lệ này chỉ có 1.47/100.000. Nói cách khác chỉ có 1 – 2 người mắc GCA trong 100.000 người trên 50 tuổi.
Đau cơ dạng thấp (Polymyalgia Rheumatica) là một bệnh lý thường đi chung với GCA. Ở Mỹ, 20% bệnh nhân có đa cơ dạng thấp mắc phải GCA, 50% bệnh nhân GCA mắc đau cơ dạng thấp. Tuy nhiên con số này cũng giảm tương ứng ở người châu Á. Chỉ 30% số bệnh nhân mắc GCA bị đau cơ dạng thấp.
2. Triệu chứng và nguyên do
2.1. Nguyên nhân gây bệnh
Đây là bệnh lý miễn dịch toàn thân. Nói cách khác bệnh do chính các tế bào miễn dịch của cơ thể (lympho T; mono bào) gây ra. Chúng tấn công các động mạch trung bình và lớn của cơ thể. Các tế bào miễn dịch lôi kéo, chuyển hoá các đại thực bào (thông thường có chức năng ăn vi khuẩn) thành các tế bào dị dạng, khổng lồ (có nhiều nhân). Các tế bào khổng lồ này tạo nên tên gọi: viêm động mạch tế bào khổng lồ. Cũng chính các tế bào khổng lồ dị dạng này sẽ tiết ra các chất gây biến đổi cấu trúc mạch máu. Điều này sẽ làm giảm lượng máu đến vùng mà động mạch tương ứng nuôi dưỡng.

2.2. Những triệu chứng thường gặp (30 – 80% trường hợp)
- Sốt:
Xuất hiện lên đến 50% trường hợp GCA, nhưng thường là sốt nhẹ. Tuy nhiên lên đến 15% bệnh nhân sốt 39 độ C. Do đó bác sĩ dễ chẩn đoán nhầm GCA với một bệnh lý nhiễm trùng. Ở Mỹ do số lượng người mắc phải GCA cao, nên ở đối tượng bệnh nhân lớn tuổi, có triệu chứng toàn thân như trên mà không tìm thấy bệnh lý nhiễm trùng hay ung thư nào thì nên nghĩ đến GCA.
- Hội chứng suy mòn (Wasting syndrome):
Mệt mỏi, chán ăn, giảm cân, đổ mồ hôi về đêm, trầm cảm thì thường ít, không rõ, tuy nhiên, giống như sốt, đôi khi rất nổi bật.
- Thiếu máu:
Thường là thiếu máu đẳng sắc đẳng bào (một dạng thiếu máu không liên quan đến dinh dưỡng).
- Đau đầu:
Là triệu chứng chủ yếu của GCA khiến bệnh nhân đến khám. Đau đầu điển hình trong GCA là đột ngột, dữ dội chủ yếu ở vùng thái dương (do động mạch thái dương thường bị ảnh hưởng nhất). Tuy nhiên đau đầu có thể xuất hiện ở vùng sau đầu (chẩm), trán, hoặc đỉnh đầu. Do đau đầu có thể là triệu chứng của tắc nghẽn động mạch sọ. Nên khi nhấn vào vùng da đầu tương ứng, bệnh nhân sẽ đau.

Thật vậy, so với các bệnh nhân không có biểu hiện đau đầu, thì bác sĩ ấn đau vùng da trên đầu chỉ gặp trong 5,4% trường hợp. Còn đối tượng GCA có đau đầu, con số này lên đến 38,9%.
Khi thăm khám động mạch thái dương, có thể thấy động mạch dãn lớn, dày, ấn căng đau. Nhịp đập của động mạch này có thể giảm hoặc mất.
- Cứng hàm (Jaw claudication):
Khoảng 50% trường hợp GCA đã từng trãi qua cảm giác cứng hàm. Cứng hàm thường được khởi phát bởi nói chuyện liên tục và kéo dài hoặc nhai. 2 đặc điểm lớn của cứng hàm trong GCA là khởi phát đột ngột khi ăn và đau rất nhiều sau đó. Đôi khi bệnh nhân không tự khai ra triệu chứng này, đòi hỏi bác sĩ phải hỏi trực tiếp.
Cứng hàm liên quan nhiều đến việc thiếu máu nuôi do mạch máu vùng đầu não bị GCA ảnh hưởng. 54% bệnh nhân GCA có triệu chứng cứng hàm.
2.3. Những triệu chứng ít gặp (<20% trường hợp)
- Triệu chứng ở mắt:
Mất thị trường (độ rộng của tầm nhìn) một phần hay hoàn toàn thoáng qua (Amaurosis fugax): Thường chỉ ảnh hưởng một mắt, đôi khi là 2 mắt. Đây là dấu hiệu sớm của bệnh lý GCA. Triệu chứng này do thiếu máu nuôi đến thần kinh thị giác (dây sọ số II), hoặc hiếm hơn là tổn thương mạch máu võng mạc. Với mất thị trường một phần, bệnh nhân có thể than phiền rằng có một tấm màn che mất một phần mắt của họ (“shade covering one eyes”). Nếu bệnh nhân bị mù một bên mắt vĩnh viễn, và vẫn chưa được điều trị GCA thì bên mắt còn lại có thể mù theo sau 1 – 2 tuần trong 25 – 50% trường hợp.
Ngược lại, nếu chỉ một mắt bị tổn thương và mắt còn lại bình thường, việc điều trị đủ liều thuốc sẽ ngăn cản gần như 100% việc tổn thương cả 2 mắt. Điều đáng nói là chỉ 44% bệnh nhân bị mù vĩnh viên có xuất hiện mất thị trường thoáng qua.
- Nhìn đôi (nhìn thấy 1 thứ thành 2)
Là biểu hiện ít gặp của GCA.

- Soi đáy mắt (Fundoscopy):
Nên được thực hiện sớm ở bệnh nhân có dấu hiệu tổn thương thị giác. Các dấu hiệu của GCA trên soi đáy mắt thường là viêm thần kinh thị thiếu máu (ischemic optic neuritis).

Đôi khi việc mù hoàn toàn một bên mắt thậm chí là 2 bên của bệnh nhân là do viêm mạch máu não dẫn đến bệnh nhân bị đột quỵ. Việc thiếu máu não đặc biệt là ở phần nhận biết hình ảnh sẽ làm bệnh nhân bị mù vĩnh viễn.
- Nuốt đau (painful dysphagia):
Thường đi kèm với cứng hàm, do mạch máu nuôi vùng hầu họng bị viêm. Dẫn đến thiếu máu đến nuôi.
- Triệu chứng hô hấp:
Ho khan. Cơ chế gây ra triệu chứng này chưa thực sự rõ ràng. Có thể do vùng da niêm nhạy cảm với ho bị thiếu máu nuôi.
- Đau chi:
Có thể do đau cơ dạng thấp (thường gặp hơn – khoảng 30% trường hợp ở người châu Á). Hoặc ít gặp hơn (khoảng 25% trường hợp) là do viêm hẹp mạch máu ở tay, chân, trong trường hợp này, bàn tay bàn chân bệnh nhân có thể sưng phù.
Khi viêm mạch máu ở tay, chân, bệnh nhân sẽ đau khi cử động chi bị ảnh hưởng, đôi khi kèm tê. Triệu chứng lúc này thường rõ ràng nhất ở bàn tay, có thể lan đến cẳng tay, thậm chí là cánh tay. Mạch máu ở tay thường bị viêm là mạch dưới đòn, hoặc động mạch nách (10 – 15% trường hợp). Âm thổi các vùng này có thể xuất hiện (âm thanh dòng máu xoáy qua chỗ hẹp).
- Ngoài ra có thể khám thấy:
Mất mạch đập hoặc mạch đập một bên yếu hơn bên còn lại. Huyết áp 2 tay (hoặc 2 chân) không đều nhau. Những bệnh nhân có triệu chứng đau chi này thường không có biểu hiển GCA điển hình. Do đó sẽ dễ dàng bỏ sót bệnh.
2.3. Triệu chứng rất ít gặp (<5% trường hợp)
- Nhồi máu não:
Thật vậy, GCA có thể gây ra nhồi máu não do sự thay đổi cấu trúc mạch máu. Những biểu hiện của đột quỵ có thể là: Yếu nửa người, hôn mê, chóng mặt, không đứng vững, không đi được, mù (do tổn thương vùng não thị giác).

- Phình bóc tách động mạch chủ:
Đây là một bệnh lý cực kỳ nguy hiểm. Bệnh nhân có thể tử vong bất kỳ lúc nào. GCA làm tăng nguy cơ phình bóc tách động mạch chủ 17 lần so với bệnh nhân không có GCA. Bệnh lý này thường xuất hiện rất trễ. Thường là sau khi các triệu chứng sớm khác đã biểu hiện, thậm chí là không còn nữa. Do đó các bệnh nhân mắc GCA cần được chụp XQ ngực thẳng mỗi năm để loại trừ phình bóc tách động mạch chủ.

- Ngoài ra còn có các biểu hiện như:
- Nhồi máu cơ tim.
- Hở van động mạch chủ.
- Cứng lưỡi.
- Điếc.
- Bệnh thần kinh ngoại biên.
- Hoại thư mô (ở da đầu, lưỡi hoặc các chi).
Khám bệnh:
- Bắt mạch và đo huyết áp: Sự khác biệt giữa 2 tay quá lớn gợi ý tổn thương mạch máu.
- Khám động mạch thái dương: Động mạch thái dương lớn, căng; không bắt được mạch; ấn đau là các yếu tố gợi ý có tổn thương động mạch thái dương.
- Nghe âm thổi: Ở động mạch cảnh, động mạch dưới đòn, động mạch chủ bụng, ở tim.
- Soi đáy mắt.
- Khám vận động của vai, cổ và khớp háng. Do ở các bệnh nhân đau cơ dạng thấp, giới hạn vận động của các khớp này bị thu hẹp lại. Có nghĩa là không vận động thoải mái, hết tầm được.
Xét nghiệm:
- Công thức máu gợi ý thiếu máu và số lượng bạch cầu bình thường.
- Albumin máu giảm và sẽ hồi phục nhanh khi điều trị.
- Men gan tăng, đặc biệt là ALP. Thường tăng nhẹ và hồi phục sau điều trị.
- ESR (tốc độ lắng máu) thường tăng tuy nhiên có thể bình thường.
- CRP tăng gần như trong mọi trường hợp.
3. Chẩn đoán GCA như thế nào?
Thông thường, ta có thể chẩn đoán GCA khi thoả ≥ 3/5 tiêu chuẩn được đặt ra của Hiệp hội thấp khớp Mỹ:
- Tuổi khởi phát bệnh ≥ 50 tuổi.
- Đau đầu mới xuất hiện.
- Khám thấy bất thường động mạch thái dương.
- Tăng tốc độ lắng máu ≥ 50mm/giờ.
- Bất thường trên sinh thiết mạch máu.
Tuy nhiên, do triệu chứng thường không điển hình, do đó, ta cần nghi ngờ GCA ở các bệnh nhân ≥ 50 tuổi có:
- Đau đầu mới xuất hiện hoặc thay đổi so với những lần trước đó.
- Đột ngột mù, đặc biệt là mù thoáng qua.
- Cứng hàm.
- Sốt, thiếu máu đẳng sắc đẳng bào không giải thích được hoặc có hội chứng suy mòn.
- CRP tăng hoặc tốc độ lắng máu tăng.
Khi có nghi ngờ viêm động mạch thái dương, ta thực hiện:
Sinh thiết động mạch thái dương là tiêu chuẩn vàng để giúp chẩn đoán GCA. Có nghĩa là nếu kết quả sinh thiết nói rằng tổn thương do GCA gây ra, đồng nghĩa với việc bệnh nhân mắc GCA.
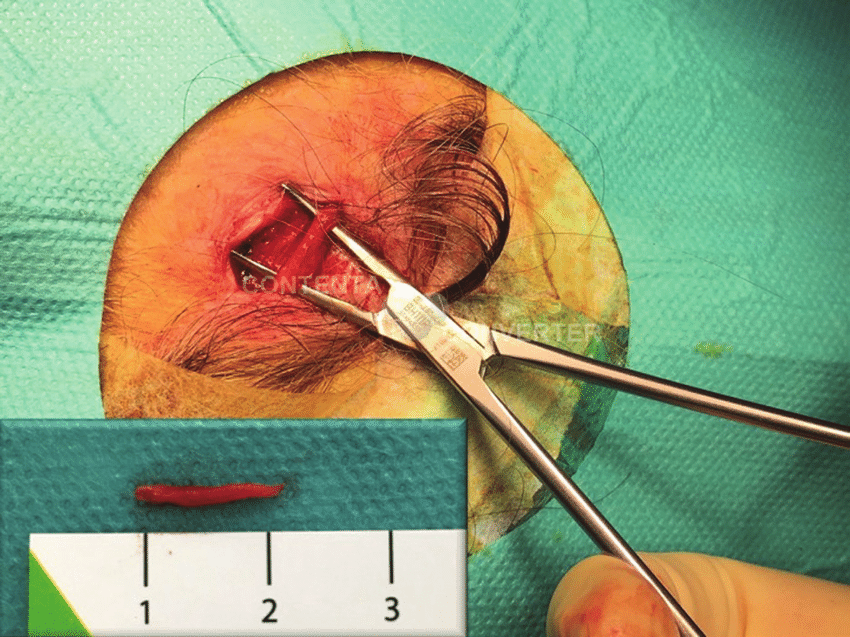
Siêu âm doppler mạch máu ở đầu, ở tay là một biện pháp thay thế cho sinh thiết. Nếu vẫn nghi ngờ bệnh nhân mắc GCA nhưng sinh thiết và siêu âm doppler đều không cho kết quả dương tính thì bác sĩ có thể thực hiện CT mạch máu, MRI mạch máu để giúp chẩn đoán.
4. Điều trị viêm động mạch thái dương
Điều trị ở các bệnh nhân nghi ngờ GCA nên được thực hiện trước khi có kết quả sinh thiết. Do sinh thiết thường cho kết quả muộn (khoảng 2 tuần) trong khi điều trị sẽ giúp bệnh nhân cải thiện nhanh chóng.
Trong đa số trường hợp, bệnh nhân sẽ được điều trị bằng corticosteroid uống liều cao. Nếu bệnh nhân mất thị giác sẽ được tiêm tĩnh mạch corticosteroid. Nếu triệu chứng không cải thiện ngoạn mục sau 5 ngày điều trị, thì các chẩn đoán khác nên được xem xét. Điều này đúng cả khi sinh thiết dương tính với GCA.
Liệu trình điều trị thường kéo dài 1 tháng hoặc khi triệu chứng khỏi hẳn. Sau đó sẽ tiếp tục uống thuốc nhưng giảm liều dần. Dùng Aspirin có thể giúp giảm nguy cơ mù ở nhóm bệnh nhân GCA. Khi bệnh nhân xuất hiện lại triệu chứng khi đã giảm liều Corticosteroid. Lúc này các thuốc ức chế miễn dịch mạnh hơn như methotrexate (MTX) sẽ được dùng.
5. Theo dõi viêm động mạch thái dương
Những bệnh nhân GCA được điều trị bằng corticoid liều cao sẽ được theo dõi sát. Tái khám mỗi 2 – 4 tuần 1 lần.
- Bệnh nhân sẽ được theo dõi xem bệnh lý tái phát hay không?
- Có biến chứng cấp của điều trị corticoid hay không? (viêm dạ dày, tăng kali máu, nhiễm trùng).
Khi bệnh nhân GCA tái phát nhiều lần, cần đánh giá các biến chứng mạn của điều trị này:
- Loãng xương.
- Đái tháo đường.
- Trầm cảm.
- Cườm khô.
- Cườm ướt.
- Hội chứng Cushing.
Để đánh giá tình trạng viêm động mạch chủ (thường là dấu hiệu trễ), ta có thể thực hiện CT ngực cho bệnh nhân mỗi 2 -3 năm sau điều trị đầu tiên.
Viêm động mạch thái dương hay viêm động mạch tế bào khổng lồ là một bệnh lý hiếm gặp ở người châu Á. Cũng vì vậy sẽ khó để chẩn đoán bệnh lý này. Viêm động mạch thái dương có thể diễn tiến đến mù loà và tử vong nếu không chẩn đoán và điều trị kịp thời.
Chẩn đoán bệnh chủ yếu dựa vào:
- Triệu chứng của bệnh nhân khi hỏi bệnh và thăm khám.
- Sinh thiết động mạch thái dương.
- Siêu âm doppler động mạch.
- Đáp ứng của bệnh nhân với điều trị thử Corticoid liều cao.
Khi điều trị đúng và kịp thời, triệu chứng của bệnh nhân sẽ cải thiện ngoạn mục. Việc theo dõi trong và sau điều trị là rất cần thiết. Bác sĩ sẽ đánh giá biến chứng điều trị cũng như là tổn thương động mạch chủ của bệnh nhân.
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.