Tổng quan kiến thức về bệnh bạch cầu mạn dòng tủy

Nội dung bài viết
Ung thư xảy ra khi các tế bào trong cơ thể bắt đầu phát triển ngoài tầm kiểm soát. Tế bào ở bất kỳ bộ phận nào của cơ thể cũng đều có thể trở thành ung thư. Đặc biệt khi phải sống với một tình trạng lâu dài như bệnh bạch cầu mạn dòng tủy có thể rất khó khăn. Bài viết bên dưới sẽ cung cấp những thông tin hữu ích về tình trạng căn bệnh này.
Bệnh bạch cầu mạn dòng tủy là gì?
Bệnh bạch cầu mạn dòng tủy là một loại ung thư không phổ biến lắm của tủy xương, nơi tạo ra các tế bào máu. Căn bệnh này làm tăng số lượng bạch cầu trong máu. Vật liệu xốp bên trong một số xương (tủy xương) tạo ra quá nhiều tế bào bạch cầu dòng tủy – các tế bào bạch cầu chưa trưởng thành, chưa phát triển đầy đủ và không hoạt động bình thường.
Thuật ngữ “mãn tính” chỉ ra rằng bệnh ung thư này có xu hướng tiến triển chậm hơn các dạng bệnh bạch cầu cấp tính trong nhiều năm. Thuật ngữ “bạch cầu dòng tủy” dùng để chỉ loại tế bào bị ảnh hưởng bởi bởi ung thư này.
Bệnh bạch cầu mạn dòng tủy còn có thể được gọi là bệnh bạch cầu dòng tủy mãn tính và bệnh bạch cầu dòng bạch cầu hạt mãn tính. Nó thường ảnh hưởng đến người lớn tuổi, phổ biến nhất ở tuổi khoảng 60-65 tuổi. Hiếm khi xảy ra ở trẻ em.
Nguyên nhân của bệnh bạch cầu mạn dòng tủy
Bệnh bạch cầu mạn dòng tủy xảy ra khi có vấn đề xảy ra trong gen của các tế bào tủy xương. Thật sự không rõ điều gì gây ra quá trình này. Nhưng các bác sĩ đã phát hiện ra cách nó tiến triển thành bệnh.
Nhiễm sắc thể bất thường phát triển
Ở người bình thường, tế bào chứa 23 cặp nhiễm sắc thể. Các nhiễm sắc thể này giữ DNA chứa các chỉ thị (gen) điều khiển các tế bào trong cơ thể. Ở những người bị bệnh bạch cầu mạn dòng tùy, các nhiễm sắc thể trong tế bào máu sẽ hoán đổi vị trí cho nhau. Một đoạn của nhiễm sắc thể 9 đổi chỗ với một đoạn của nhiễm sắc thể 22. Từ đó tạo ra một nhiễm sắc thể 22 cực ngắn và một nhiễm sắc thể 9 cực dài.
Nhiễm sắc thể 22 cực ngắn được gọi là nhiễm sắc thể Philadelphia, được đặt tên theo thành phố nơi nó được phát hiện. Nhiễm sắc thể Philadelphia có trong tế bào máu của 90% những người mắc bệnh bạch cầu mạn dòng tủy.
Nhiễm sắc thể bất thường tạo ra gen mới
Nhiễm sắc thể Philadelphia tạo ra một gen mới. Các gen từ nhiễm sắc thể 9 kết hợp với các gen từ nhiễm sắc thể 22 để tạo ra một gen mới gọi là BCR-ABL. Gen BCR-ABL chứa các chỉ thị cho biết tế bào máu bất thường sản xuất quá nhiều protein gọi là tyrosine kinase. Tyrosine kinase thúc đẩy ung thư bằng cách cho phép một số tế bào máu phát triển ngoài tầm kiểm soát.
Gen mới thúc đẩy quá nhiều tế bào máu gây bệnh
Tế bào máu bắt nguồn từ tủy xương, một vật liệu xốp bên trong xương. Khi tủy xương hoạt động bình thường, nó tạo ra các tế bào chưa trưởng thành (tế bào máu gốc) một cách có kiểm soát. Các tế bào này sau đó trưởng thành và chuyển hóa thành các loại tế bào máu khác nhau lưu thông trong cơ thể. Ví dụ như tế bào hồng cầu, bạch cầu, tiểu cầu…
Trong bệnh bạch cầu mạn dòng tủy, quá trình này không hoạt động bình thường. Tyrosine kinase do gen BCR-ABL tạo ra cho phép quá nhiều tế bào bạch cầu phát triển. Hầu hết hoặc tất cả các tế bào này đều chứa nhiễm sắc thể Philadelphia bất thường. Các tế bào bạch cầu bị bệnh không phát triển và chết giống như các tế bào bình thường. Mà nó sẽ tích tụ với số lượng lớn, chèn ép các tế bào máu khỏe mạnh và làm tổn thương tủy xương.
Yếu tố nguy cơ
Các yếu tố nguy cơ làm tăng tỷ lệ mắc bệnh:
- Lớn tuổi
- Là nam giới
- Tiếp xúc với bức xạ. Ví dụ như xạ trị đối với một số loại ung thư.

Tiền sử gia đình không phải là một yếu tố nguy cơ. Đột biến dẫn đến căn bệnh này không truyền từ cha mẹ sang con cái. Đột biến này sẽ phát triển sau khi sinh.
Dấu hiệu bệnh bạch cầu mạn dòng tủy
Thông thường sẽ không gây ra các dấu hiệu và triệu chứng điểm hình. Bệnh có thể được phát hiện trong quá trình xét nghiệm máu.
Khi mắc bệnh, các dấu hiệu và triệu chứng có thể bao gồm:
- Đau xương
- Dễ chảy máu
- Cảm thấy no sau khi ăn một lượng nhỏ thức ăn
- Cảm thấy chán nản hoặc mệt mỏi
- Sốt
- Giảm cân không rõ nguyên nhân
- Ăn không ngon miệng
- Đổ mồ hôi ban đêm khi ngủ.
Chẩn đoán bệnh bạch cầu mạn dòng tủy
Các xét nghiệm và thủ tục được sử dụng để chẩn đoán bệnh bạch cầu mạn dòng tủy bao gồm:
- Khám sức khỏe. Bác sĩ sẽ khám và kiểm tra các dấu hiệu quan trọng như mạch và huyết áp. Họ cũng sẽ kiểm tra các hạch bạch huyết, lá lách và bụng để xác định xem chúng có bất thường hay không.
- Xét nghiệm máu. Công thức máu hoàn chỉnh có thể cung cấp thông tin về những bất thường trong tế bào máu. Ví dụ như số lượng bạch cầu rất cao. Các xét nghiệm hóa học máu để đo chức năng của các cơ quan cũng có thể tiết lộ nhưng bất thường giúp bác sĩ chẩn đoán.
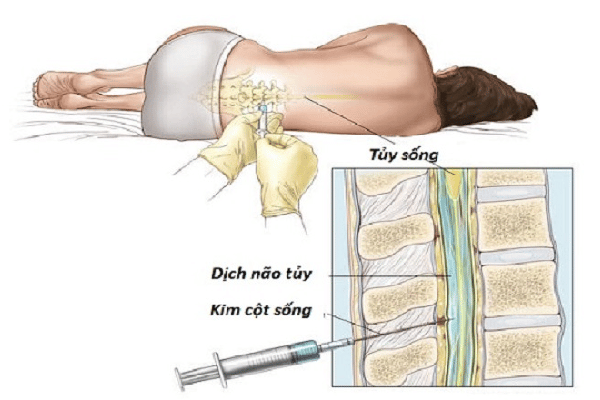
- Xét nghiệm tủy xương. Sinh thiết tủy xương và chọc hút tủy xương được sử dụng để thu thập các mẫu tủy xương đưa đi xét nghiệm trong phòng thí nghiệm. Các xét nghiệm này bao gồm việc thu thập tủy xương từ xương hông.
- Các xét nghiệm chuyên biệt tìm nhiễm sắc thể Philadelphia. Ví dụ như phân tích lai huỳnh quang tại chỗ (FISH) và xét nghiệm phản ứng chuỗi polymerase (PCR), phân tích mẫu máu hoặc tủy xương để tìm sự hiện diện của nhiễm sắc thể Philaselphia, gen BCR-ABL.
Điều trị bệnh bạch cầu mạn dòng tủy
Những tiến bộ trong điều trị đã góp phần cải thiện đáng kể tiên lượng cho những bệnh nhân mắc bệnh bạch cầu mạn dòng tủy. Hầu hết mọi người sẽ thuyên giảm các triệu chứng bệnh và sống trong nhiều năm sau khi được điều trị.
Mục tiêu điều trị của bệnh bạch cầu mạn dòng tủy là loại bỏ các tế bào máu có chứa gen BCR-ABL bất thường gây ra sự dư thừa của các tế bào máu gây bệnh.
Điều trị bằng thuốc nhắm mục tiêu
Thuốc nhắm mục tiêu được sử dụng để tấn công ung thư bằng cách tập trung vào một khía cạnh cụ thể của tế bào ung thư làm chúng phát triển và nhân lên. Trong bệnh bạch cầu mạn dòng tủy, mục tiêu của các loại thuốc này là protein sản xuất bởi gen BCR-ABL-tyrosin kinase.
Thuốc nhắm mục tiêu là phương pháp điều trị ban đầu cho những người được chẩn đoán bệnh bạch cầu nguyên bào tủy mãn tính. Tác dụng phụ của các loại thuốc nhắm mục tiêu bao gồm sưng hoặc bong da, buồn nôn, chuột rút cơ, mệt mỏi, tiêu chảy và phát ban trên da.
Cấy ghép tủy xương
Cấy ghép tủy xương hay còn gọi là cấy ghép tế bào gốc. Phương pháp này mang lại cơ hội duy nhất để chữa khỏi dứt điểm bệnh bạch cầu mạn dòng tủy. Tuy nhiên, nó thường dành cho những người không được điều trị bằng các phương pháp khác. Bởi vì cấy ghép tủy xương có rủi ro và tỷ lệ biến chứng khá cao.
Trong quá trinh cấy ghép tủy xương, thuốc hóa trị liều cao được sử dụng để tiêu diệt các tế bào tạo máu trong tủy xương. Sau đó, tế bào máu gốc từ người hiến tặng sẽ được truyền vào máu. Các tế bào mới hình thành các tế bào máu mới, khỏe mạnh để thay thế các tế bào bị bệnh.
Hóa trị liệu
Hóa trị là phương pháp điều trị bằng thuốc nhắm mục tiêu. Liệu pháp này nhằm tiêu diệt các tế bào phát triển nhanh trong cơ thể, bao gồm cả các tế bào bạch cầu bị bệnh. Tác dụng phụ của thuốc hóa trị phụ thuộc vào tùy từng loại thuốc sử dụng.
Các thử nghiệm lâm sàng
Đăng ký tham gia thử nghiệm lâm sàng có thể cho bạn cơ hội thử phương pháp điều trị mới nhất. Tuy nhiên không thể đảm bảo chữa khỏi bệnh. Hãy nói chuyện với bác sĩ để cùng thảo luận về những lợi ích và rủi ro của thử nghiệm lâm sàng.
Bệnh bạch cầu mạn dòng tủy là một tình trạng nghiêm trọng và đe dọa tính mạng. Nhưng với sự ra đời của các chất ức chế tyrosine kinase mới hơn, triển vọng điều trị bệnh hiện nay đã tốt hơn nhiều so với trước đây. Triển vọng điều trị thường tốt hơn nếu được chẩn đoán sớm. Vì vậy nếu gặp bất kì triệu chứng nào bất thường hay có yếu tố nguy cơ cao, bạn hãy đến khám bác sĩ càng sớm càng tốt nhé.
ThS. BS. CKI Trần Quốc Phong
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
-
Chronic myelogenous leukemiahttps://www.mayoclinic.org/diseases-conditions/chronic-myelogenous-leukemia/symptoms-causes/syc-20352417
Ngày tham khảo: 07/06/2021