Ung thư vú dạng viêm: Kiến thức và thái độ

Nội dung bài viết
Ung thư vú dạng viêm là một bệnh lý hiếm gặp, chỉ chiếm khoảng 1 – 6% trong tổng các loại ung thư vú nói chung. Tuy nhiên diễn tiến bệnh nhanh chóng, dự hậu bệnh nhân rất xấu là những điều mà người ta vẫn hay nói về loại ung thư vú này. Ngày nay, dưới sự phát triển của y học hiện đại, tỷ lệ sống còn sau 2 năm điều trị của bệnh lý này tăng nhanh, từ khoảng 62% lên đến 76%. Nhưng rất hiếm bệnh nhân có thể sống quá 5 năm sau khi được chẩn đoán. (1)
1. Ung thư vú dạng viêm là gì?
Ung thư vú dạng viêm (INflammatory Breast Carcinoma – INBC) là một loại ung thư rất ác tính. Để tìm hiểu về nguồn gốc của ung thư vú dạng viêm, ta cần tìm hiểu về cấu trúc chung của vú.
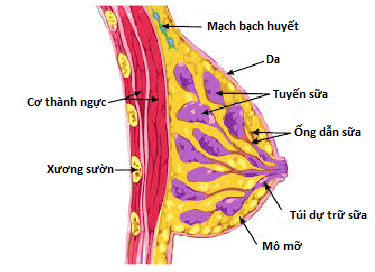
INBC có nguồn gốc từ tế bào của ống dẫn sữa.
Gọi là ung thư vú dạng viêm vì nó có những đặc điểm như một tổn thương viêm, như:
- Đỏ lan toả vùng tổn thương.
- Sưng (dấu da cam).
- Đau.
- Nóng.
Theo Hageensen 1971, Ung thư vú dạng viêm là một loại ung thư diễn tiến rất nhanh chóng, thể hiện dưới sự lan toả của vùng tổn thương (<3 tháng).
Xem thêm: Ung thư vú dạng viêm nguy hiểm như thế nào?
2. Đặc trưng của ung thư vú dạng viêm là gì?
So với những loại ung thư vú khác, INBC có xu hướng được chẩn đoán ở bệnh nhân nữ tuổi còn trẻ. Xu hướng này rõ ràng hơn đặc biệt là ở người da đen.
Đối tượng thường mắc phải INBC là phụ nữ béo phì. Khi được chẩn đoán, 30% trường hợp đã có di căn xa, có nghĩa là khoảng 1/3 số bệnh nhân đã ở giai đoạn cuối.
Chẩn đoán ung thư vú dạng viêm thường do bác sĩ gia đình hoặc bác sĩ sản phụ khoa đưa ra hơn là bác sĩ ung bướu. Lý do là vì tổn thương viêm thường được bệnh nhân xem là lành tính.
Giống như những loại ung thư vú khác, INBC cũng xuất hiện ở nam giới. Và tỷ lệ ung thư vú nam/nữ là 1/100.
Ung thư vú dạng viêm 70% trường hợp có sự xâm lấn mạch bạch huyết của ung thư khi giải phẩu bệnh tổn thương.
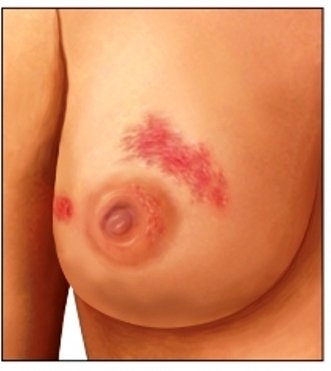
3. Triệu chứng của ung thư vú dạng viêm là gì?
Những triệu chứng của ung thư vú dạng viêm gồm:
- Sưng (dấu da cam) (khi sờ).
- Đỏ lan toả.
- Đau.

Tuy nhiên da vú vùng tổn thương có thể có màu hồng, tím đỏ hoặc bầm tím khi có xuất huyết kèm theo.
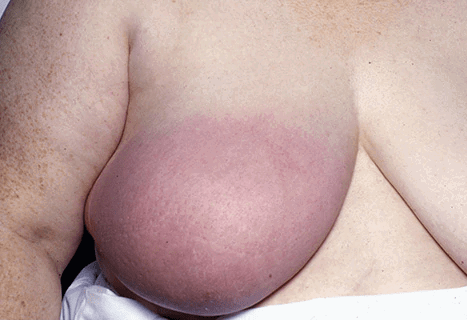
Những triệu chứng này gây ra bởi sự ứ dịch do tắc bạch huyết. Bạch huyết là cấu trúc có vai trò hấp thụ dịch dư thừa, chất béo… trong mô.
INBC là loại ung thư xân lấn mạch bạch huyết, dẫn đến gây tắc nghẽn. Do đó, sự tích tụ những chất không cần thiết sẽ gây viêm trong vú của bệnh nhân.
Những triệu chứng khác bao gồm:
- Tăng nhanh kích thước vú.
- Cảm giác vú nặng nề.
- Nóng.
- Núm vú lộn ngược (từ ngoài hướng vào trong). Điều này xảy ra bởi vì kích thước vú tăng nhanh, nhưng các ống tuyến vú kích thước không đổi. Dẫn đến núm vú bị kéo lún vào trong.
- Hạch bạch huyết sưng to (vùng nách hoặc dưới đòn hoặc cả hai). Do ung thư di căn nhanh chóng đến vùng này, đôi khi đây chỉ là hạch viêm.
Tuy nhiên cần lưu ý rằng, tất cả những triệu chứng này có thể gặp ở những bệnh lý khác.
4. Chẩn đoán phân biệt của INBC là gì?
Viêm vú (có thể có áp xe vú): Đây là chẩn đoán phân biệt thường gặp nhất của INBC. Viêm vú thường gặp ở bệnh nhân đang cho con bú và thường sẽ đáp ứng tốt với kháng sinh.
Các loại ung thư vú xâm lấn khác.
Lymphoma vú nguyên phát (ung thư hạch lympho của vú).
Các loại tổn thương này đôi khi rất khó phân biệt với INBC do trong giai đoạn sớm triệu chứng của INBC chưa rõ ràng.
5. Chẩn đoán INBC như thế nào?
Ung thư vú dạng viêm là một dạng ung thư rất khó chẩn đoán sớm.
Thông thường, bác sĩ sẽ không khám thấy được khối u qua thăm khám. Đặc biệt khi INBC chưa tiến triển.
Do thường gặp ở những phụ nữ trẻ nên mô tuyến vú của bệnh nhân này thường dày đặc. Nên các thay đổi nhỏ như INBC, vốn có nguồn gốc từ biểu mô ống tuyến vú sẽ khó bị phát hiện sớm.
INBC rất ác tính, do đó, có thể chưa phát hiện gì lúc khám tầm soát sản phụ khoa. Nhưng sau đó vài tháng ung thư đột ngột phát triển là điều khó tránh khỏi.
Như đã kể ở trên, ung thư vú dạng viêm có các chẩn đoán phân biệt. Trong đó, đặc biệt là viêm vú, một bệnh lý tương đối thường gặp. Lúc này các bác sĩ sẽ cho điều trị thuốc ngắn hạn và đánh giá lại, nếu đáp ứng không tốt sẽ tiến hành khảo sát kỹ lưỡng hơn.
INBC được chẩn đoán chủ yếu bằng thăm khám lâm sàng của bác sĩ bởi các yếu tố:
Khởi phát nhanh với sưng đỏ, dấu da cam và/hoặc nóng vú bất thường và/hoặc có u vú có thể cảm nhận được.
Triệu chứng kéo dài ≥ 6 tháng.
Đỏ ≥ 1/3 vú cùng bên.
Giải phẩu bệnh ủng hộ đây là ung thư biểu mô xâm lấn.
Ngoài ra còn có điều trị thử với kháng sinh. Như đã nói, điều này giúp loại trừ chẩn đoán viêm vú, vốn là một chẩn đoán phân biệt thường gặp với INBC.
6. Xét nghiệm được sử dụng trong ung thư vú dạng viêm?
Xét nghiệm chẩn đoán ung thư vú dạng viêm:
Siêu âm:
Siêu âm vú, siêu âm hạch vùng nách, dưới đòn để đánh giá sự lan toả của INBC.
Ngoài ra siêu âm vú còn có thể phát hiện nhiều tổn thương INBC với các cấu trúc không đồng đều, tối hơn vùng xung quanh (echo kém) và ranh giới khối u khó phát hiện (do khối u xâm lấn xung quanh nên khó thấy viền).
Nhũ ảnh:
Nói dễ hiểu là phim XQ vú, quá trình chụp tương đối đau và khó chịu.
Có thể thấy các dấu hiệu sau:
Một vùng lớn các tổn thương nhỏ calci hoá (56% trường hợp).
Khối tổn thương ở vú không đồng đều (61% trường hợp).
Da vú dày lên (84% trường hợp).
Dày bè vú (các vách xơ của vú) (81% trường hợp).
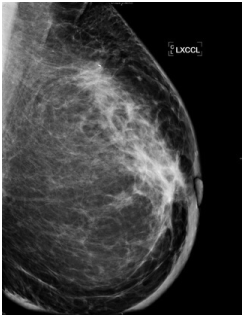
Nhũ ảnh nên được thực hiện trên cả 2 vú để so sánh. Đặc biệt là 2 dấu hiệu: Dày da vú và dày bè vú thường chỉ phát hiện khi so sánh 2 bên. Vì vây, bạn đừng ngạc nhiên khi bác sĩ yêu càu chụp cả bên vú lành nhé. Dù đây là xét nghiệm có khả năng phát hiện kém nhất đối với INBC nhưng có vai trò lớn trong những loại ung thư vú khác.
Trong đa số trường hợp, viêm vú và INBC có hình ảnh tương tự nhau trên nhũ ảnh, việc điều trị kháng sinh thử (≤1 tuần) là vô cùng cần thiết.
Sinh thiết:
Dù các kết quả siêu âm, nhũ ảnh gợi ý ung thư vú nói chung hay INBC nói riêng thì sinh thiết khối u vẫn là bắt buộc.
Việc tìm hiểu bản chất khối u là điều căn bản nhất giúp bác sĩ định hướng điều trị và tiên đoán về những dự hậu sau này của bệnh nhân.
Có nhiều phương pháp để thực hiện sinh thiết vú. Bao gồm:
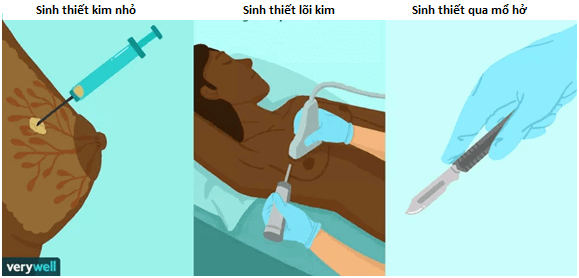
- Chọc hút tế bào bằng kim nhỏ. Bác sĩ sẽ sử dụng một cây kim nhỏ đâm vào khối u và lấy ra một mẫu tế bào hoặc chất dịch để kiểm tra.
- Sinh thiết lõi kim. Bác sĩ sẽ sử dụng kim có lõi rỗng để lấy ra một mẫu mô tế bào vú có kích thước khoảng bằng hạt gạo. Đây là phương pháp thường được lựa chọn nhất, cũng là lựa chọn đầu tiên trong đa số trường hợp INBC.
- Sinh thiết qua mổ hở. Bác sĩ sẽ rạch một đường nhỏ trên da và các mô vú để lấy đi một phần hoặc toàn bộ khối u. Đây thường là xét nghiệm khối u phải làm nếu phương pháp sinh thiết bằng kim không thể cung cấp đủ thông tin để chẩn đoán.
Một số xét nghiệm đặc biệt:
Tìm thụ thể hormone (Estrogen, Progesteron) trên tế bào ung thư và định lượng HER2. Mục tiêu là để xem xét có nên điều trị với liệu pháp nhắm trúng đích cho bệnh nhân hay không(sẽ giải thích ở phần điều trị). Dù tỷ lệ dương tính của các xét nghiệm này thấp, khoảng 30 – 45% đối với thụ thể hormone và khoảng 40 – 50% đối với định lượng HER2.
Xét nghiệm chẩn đoán giai đoạn ung thư:
Thực hiện CT scan ngực, bụng và chậu có cản quang.
Xạ hình xương (bone scan) tìm di căn xương.
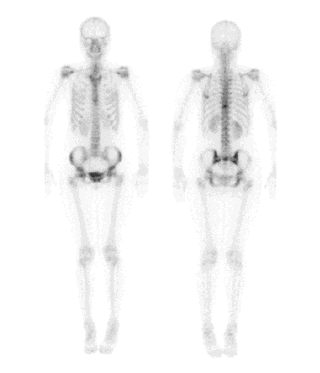
Sinh thiết hạch nách bằng kim nhỏ (FNA) dưới hướng dẫn của máy siêu âm. Thủ thuật này giúp xác định chính xác giai đoạn bệnh.
PET – CT là một hình thức CT toàn thân tìm vị trí di căn của ung thư. Đây là một cận lâm sàng đắt tiền (>20 triệu VNĐ).
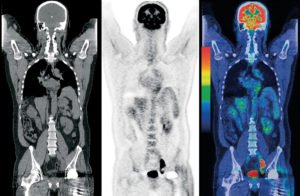
Đặc điểm của PET – CT là tất cả những vùng mô sử dụng nhiều đường (có lượng đường tập trung cao) sẽ được phản ảnh trên phim. Điều này không chỉ lộ rõ vùng ung thư, còn có não, bàng quang và cơ quan bị viêm cũng sẽ sáng lên. Do đó, thật sự thì vai trò của PET – CT là không quá lớn.
MRI vú là một xét nghiệm rất tốt để phát hiện ung thư. Dấu hiệu dày da vú trong ung thư xuất hiện lên đến 90% thậm chí là 100% trong INBC. Tuy nhiên, MRI không giúp chẩn đoán phân biệt INBC và viêm vú trong nhiều trường hợp.
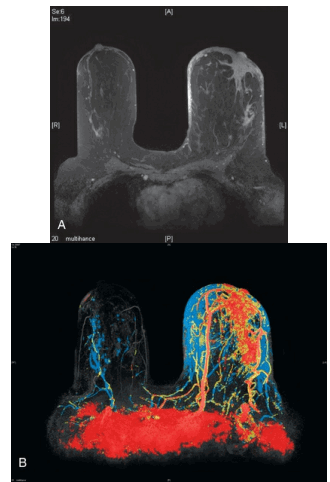
B. Hiện tượng viêm rõ một bên vú so với bên còn lại
7. Điều trị INBC như thế nào?
Đối với các loại ung thư khác, điều trị hỗ trợ nhằm giúp bảo tồn vú cho bệnh nhân tối đa.
Nhưng INBC lại khác, điều trị hỗ trợ chủ yếu giúp khu trú khối u lại và phẩu thuật cắt bỏ vú triệt để kèm nạo hạch. Điều này cũng dễ hiểu vì tiến triển quá nhanh chóng và cực kỳ ác tính của INBC.
Với sự phát triển của y khoa hiện nay, việc điều trị ung thư vú nói chung và INBC nói riêng thì việc điều trị đa mô thức (multimodal) là rất phổ biến.
Vậy điều trị đa mô thức là gì?
Là một loại điều trị gồm nhiều bước:
Hoá trị tân hỗ trợ:
Là hoá trị trước khi phẩu thuật. Điều này giúp cho khối u thu gọn diện tích, dễ dàng phẩu thuật triệt để. Thuốc hoá trị thường được dùng là Anthracyline và Tanxane. Thời gian điều trị là khoảng 4 – 6 tháng với 6 chu kỳ vào hoá chất. Tuy nhiên nếu INBC không đáp ứng với thuốc. Nói cách khác là bệnh vẫn tiến triển sau điều trị thì việc phẩu thuật sớm sẽ được bác sĩ cân nhắc.
Đối với nhóm bệnh nhân có kết quả xét nghiệm giải phẩu bệnh âm tính với thụ thể hormon estrogen. Lúc này thêm vào Paclitaxel là cần thiết do cải thiện khả năng sống còn của bệnh nhân.
Nếu INBC có kết quả dương tính với định lượng HER2 (HER2 quá nhiều) thì liệu pháp điều trị chống HER2 sẽ được bác sĩ kết hợp với hoá trị tân hỗ trợ.
Điều trị nhắm trúng đích:
Như đã kể ở trên. Khi khối u bệnh nhân tiết quá nhiều HER2, điều trị ức chế chất này sẽ mang lại nhiều dự hậu tốt. Thuốc thường được dùng là Trastuzumab (Herceptin). Điều trị này sẽ được thực hiện cả trước và sau mổ.
Điều trị Hormon:
Khi khối u vú được xác định là lệ thuộc estrogen (estrogen giúp khối u phát triển). Thì việc điều trị ngăn hormon estrogen tiếp xúc khối u (tamoxifen). Hay giảm nồng độ estrogen trong cơ thể (letrozole) sẽ giảm tốc độ phát triển của ung thư.
Phẫu thuật:
Thường được thực hiện sau 2 – 3 tuần hoá trị tân hỗ trợ. Trước đây INBC đòi hỏi cắt trọn bên vú bị tổn thương. Ngày nay có thêm 1 lựa chọn nữa là phẩu thuật tạo hình vú sau cắt trọn u + nạo hạch mới (Modified radical masectomy). Đây là phương thức giúp bệnh nhân giữ lại ngoại hình. Cũng như chống lại sự mặc cảm và nâng cao chất lượng cuộc sống của bệnh nhân.
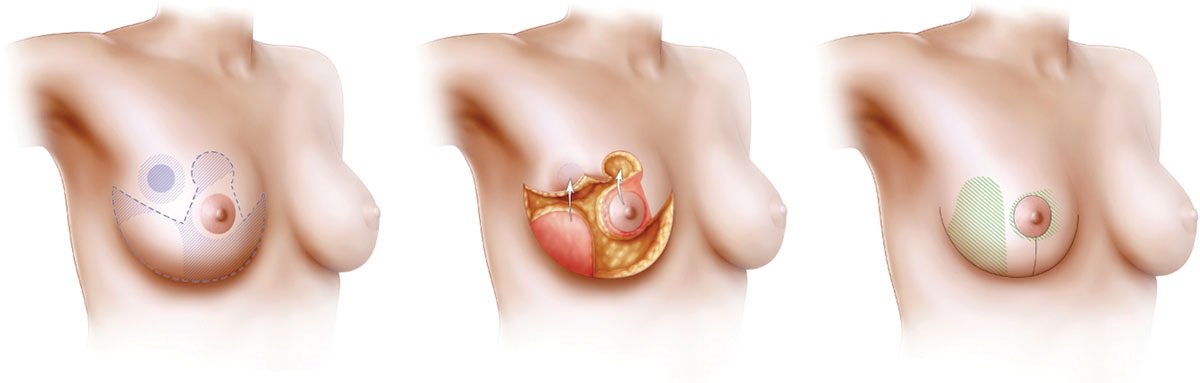
Xạ trị:
Xạ trị sau phẫu thuật. Tia xạ sẽ chiếu vào vùng khối u đã tồn tại trước đó. Tia xạ bắn đến độ sâu của lớp cơ thành ngực bên dưới. Cần cân nhắc vì xạ trị có thể làm trì hoãn phẫu thuật tái tạo vú.
Điều trị hỗ trợ:
Điều trị sau phẫu thuật. Giúp giảm tối đa khả năng khối u tái phát
8. Tầm soát ung thư vú như thế nào?
- Đối với phụ nữ trẻ 20 – 30 tuổi: Nên tự khám (sờ vú) so sánh 2 bên, khám bác sĩ mỗi 3 năm.
- Nhóm 40 tuổi trở lên nên đi khám mỗi năm, cũng như chụp nhũ ảnh mỗi năm.
- Đối với nhóm phụ nữ có nguy cơ cao thì MRI vú và chụp nhũ ảnh nên được thực hiện mỗi năm.
Dù y học đã rất phát triển so với trước đây, cải thiện tỷ lệ tử vong rất đáng kể trong 2 năm đầu ở các bệnh nhân mắc ung thư vú dạng viêm. Tuy nhiên đây vẫn là một bệnh lý cực kỳ ác tính. Điều trị phức tạp gồm nhiều bước. Tỷ lệ bệnh nhân sống còn sau 5 năm rất thấp.
Lựa chọn điều trị hàng đầu hiện nay là hoá trị tân hỗ trợ sau đó là phẩu thuật, và cuối cùng là xạ trị sau phẩu thuật.
Do đó, bạn cần phải tầm soát ung thư vú thường xuyên theo khuyến cáo.
Bác sĩ NGUYỄN ĐOÀN TRỌNG NHÂN
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.