Đau đầu sét đánh: Chứng bệnh không ai muốn

Nội dung bài viết
Đau đầu sét đánh là cái tên của một tình trạng đau đầu dữ dội. Tình trạng này có thể bị gây ra bởi những nguyên nhân gây tử vong dễ dàng như: xuất huyết dưới nhện, vỡ túi phình mạch máu não… Bài viết sẽ cung cấp những thông tin nhất định để bạn đọc có thể tham khảo và hiểu thêm về đau đầu sét đánh.
Giới thiệu
Đau đầu sét đánh là một tình trạng đau đầu vô cùng cấp tính. Đau đầu đột ngột xuất hiện và mức độ đau tăng cực kỳ nhanh chóng, trở nên rất đau sau < 1 phút. Có một số bệnh nhân miêu tả đây là tình trạng đau đầu dữ dội nhất mà họ từng có.
Đau đầu là tình trạng vô cùng phổ biến. 90% người sẽ bị đau đầu ít nhất một lần trong suốt cuộc đời. Trong tất cả các trường hợp cấp cứu, số lượng bệnh nhân bị đau đầu chiếm khoảng 2%. Trong đó, số ca mắc phải xuất huyết dưới nhện (một loại xuất huyết não) chiếm 1 – 3% số bệnh nhân đau đầu.
Có 43 bệnh nhân bị đau đầu sét đánh trong mỗi 100.000 người. Có nhiều nguyên nhân gây đau đầu sét đánh, trong đó gồm nhiều bệnh lý nguy hiểm đến tính mạng bệnh nhân, cần phải cấp cứu.
Các nguyên nhân gây ra đau đầu sét đánh
1. Xuất huyết dưới nhện
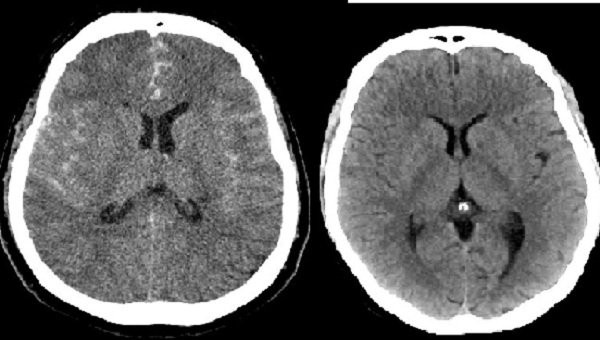
Như đã nói, đây là tình trạng xuất huyết não, một dạng của đột quỵ.
Xuất huyết não dưới nhện là một nguyên nhân rất nguy hiểm, biểu hiện dễ nhìn thấy nhất là đau đầu sét đánh. Bệnh lý này rất nặng nề, khó điều trị và khả năng tử vong rất cao. 11 – 25% bệnh nhân đau đầu sét đánh là do xuất huyết dưới nhện gây ra.
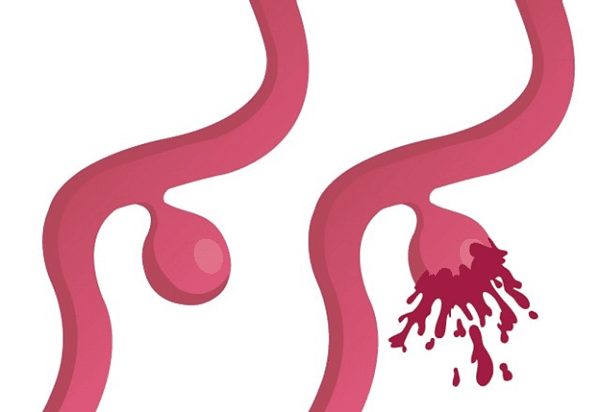
85% nguyên nhân của xuất huyết dưới nhện là do tình trạng vỡ một túi phình dị dạng trên mạch máu não (Ruptered Aneurysm).
Xuất huyết dưới nhện 70% chỉ biểu hiện dưới dạng đau đầu sét đánh. Nói cách khác, đa số trường hợp xuất huyết dưới nhện không hề ghi nhận các dấu hiệu như hôn mê, lơ mơ hay các dấu hiệu thần kinh khác của đột quỵ như yếu nửa người, méo miệng… (dấu thần kinh định vị).
Thông thường đau đầu sét đánh do xuất huyết dưới nhện thường kéo dài vài ngày, ít khi < 2 giờ.
Xuất huyết dưới nhện có thể xuất hiện khi bệnh nhân vận động hoặc quan hệ tình dục. Tuy nhiên có thể không có một yếu tố khởi phát nào xuất hiện trước đó.
Những triệu chứng kèm theo có thể là:
- Hôn mê (trong hầu hết các trường hợp không đau đầu).
- Co giật (6 – 9%).
- Yếu liệt nửa người, méo miệng… (khi xuất huyết tạo thành một cục máu trong não).
- Buồn nôn, nôn ói.
- Cổ gượng (đau khi bác sĩ gập cổ bệnh nhân lại).
- Sợ ánh sáng.
Thăm khám lâm sàng ít có giá trị trong chẩn đoán xuất huyết dưới nhện. Soi đáy mắt phát hiện xuất huyết chỉ gặp trong 20 – 40% trường hợp và thường gặp hơn khi bệnh nhân lơ mơ, hôn mê.
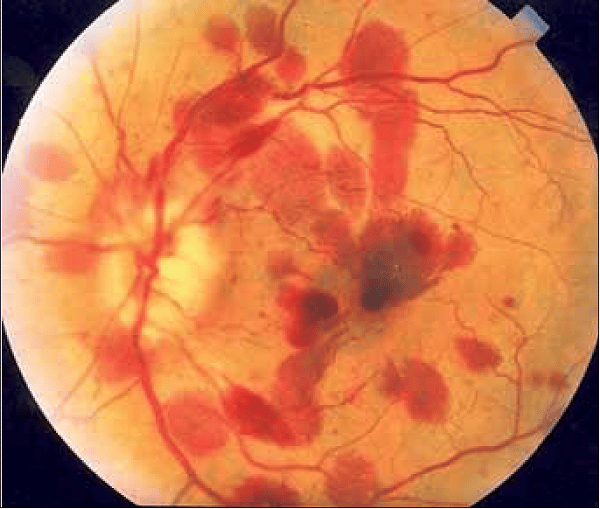
Dù vậy, với tình trạng bệnh nhân sợ ánh sáng, kích động do đau đầu nhiều sẽ làm bác sĩ khó xác định tình trạng xuất huyết đáy mắt này.
Lúc này, CT scan não (không thuốc cản quang) là lựa chọn hàng đầu để chẩn đoán xuất huyết não này. Trong vòng 12 giờ đầu, khả năng phát hiện xuất huyết dưới nhện trên CT scan là 100%. Sau 1 ngày, tỉ lệ này giảm 10% và chỉ còn 50% sau 5 ngày.
Vì vậy, nếu bác sĩ vẫn nghi ngờ có xuất huyết não thì sẽ đề nghị chọc dịch não tủy để xác định chẩn đoán. Thủ thuật này giúp xác định 95% trường hợp xuất huyết não dưới nhện sau 12 giờ. Lý do thực hiện thủ thuật này là vì não và tủy sống thông nối với nhau. Nếu có máu trong não sẽ phát hiện được trong dịch não tủy ở tủy sống.
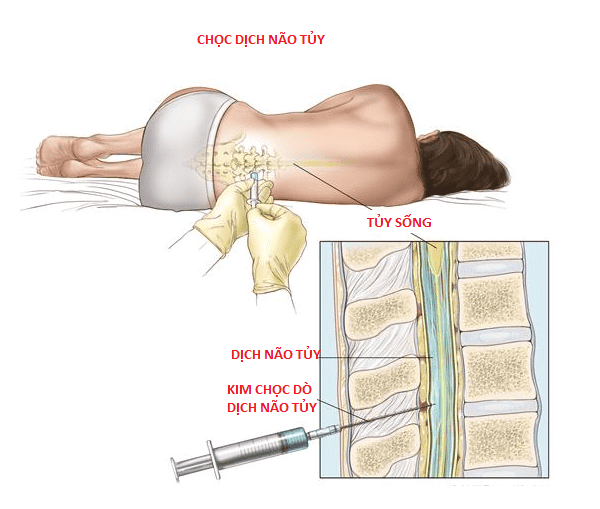
Các biến chứng có thể xảy ra sau chọc dịch não tủy:
- Đau đầu.
- Chảy máu.
- Nhiễm trùng.
- Tụt não.
Đây là bệnh lý vô cùng nguy hiểm, với tỉ lệ tử vong trước khi vào viện là 10%. Dù vào viện kịp thời, tỉ lệ tử vong vẫn đạt con số khủng khiếp là 50%. 30% trường hợp còn lại tùy thuộc vào nhiều yếu tố khác, như thời gian, điều kiện của trung tâm điều trị…
Nguyên tắc Ottawa trong chẩn đoán xuất huyết não dưới nhện (The Ottawa SAH Rule)
CT scan sọ não và/hoặc chọc dịch não tủy khi có 1 trong các yếu tố sau:
- Từ 40 tuổi trở lên.
- Đau cổ hoặc cổ gượng.
- Rối loạn tri giác (không tỉnh táo, lơ mơ, hôn mê).
- Đau đầu khi đang vận động.
- Đau đầu sét đánh.
- Giới hạn vận động cổ khi thăm khám.
Đây là nguyên tắc không chỉ áp dụng cho trường hợp đau đầu sét đánh. Nó sử dụng cho tất cả đối tượng > 15 tuổi đau đầu nhiều, cường độ tăng nhanh, đạt đỉnh trong vòng 1 giờ và không có chấn thương đầu trước đó.
Không sử dụng cho các bệnh nhân:
- Mới xuất hiện các dấu hiệu bất thường thần kinh (dấu thần kinh định vị).
- Có phát hiện túi phình mạch máu trước đây.
- Đã từng xuất huyết dưới nhện.
- Có u não.
- Tiền căn đau đầu tái phát nhiều lần (≥ 3 lần trong thời gian trên 6 tháng).
Tiêu chuẩn này giúp phát hiện 100% trường hợp bệnh nhân xuất huyết não dưới nhện trong trường hợp thỏa các tiêu chuẩn đã đặt ra.
2. Đau đầu lính canh (sentinel headache)
Đây là một dấu hiệu báo trước của vỡ túi phình mạch máu não. Nguyên nhân chủ yếu của xuất huyết dưới nhện.
Triệu chứng là những cơn đau đầu tương tự như xuất huyết dưới nhện. Tuy nhiên trong nhiều trường hợp, đau đầu trong đau đầu lính canh nhẹ hơn, thời gian đau đầu đạt cường độ tối đa dài hơn. Khác biệt với xuất huyết dưới nhện, đau đầu lính canh không đi kèm các rối loạn thần kinh.
Đau đầu lính canh xuất hiện trong 10 – 43% trường hợp xuất huyết dưới nhện. Nó xảy ra trước xuất huyết dưới nhện. Đau đầu lính canh là tình trạng máu chảy rò rỉ từ túi phình, thậm chí là túi phình đã vỡ 1 phần
Từ đó, nếu phát hiện ra tình trạng đau đầu lính canh cũng như tìm thấy túi phình mạch máu não chưa vỡ, bác sĩ có thể phẫu thuật, can thiệp mạch máu để tránh việc vỡ túi phình.
Điều đáng tiếc là hầu hết tình trạng bệnh nhân đau đầu lính canh không đi khám do thường không quá nặng nề, có thể tự khỏi. Cũng như khoảng 50% trường hợp bệnh nhân đi khám không được chẩn đoán.
Thiếu sót này có thể do:
- Hầu hết do triệu chứng đau đầu không rõ ràng và không đi kèm các rối loạn thần kinh.
- Không có kiến thức về đau đầu lính canh.
- Không biết về những thiếu hụt của CT.
- Dịch não tủy không được xét nghiệm đầy đủ và phân tích kỹ lưỡng.
Do đó, ta cần nghĩ đến đau đầu lính canh hay xuất huyết dưới nhện mức độ ít khi bệnh nhân than đau đầu nhiều.
3. Huyết khối xoang tĩnh mạch não (Cerebral venous sinus thrombosis)

Như đã thấy, cấu trúc tĩnh mạch của não như hình trên. Các tĩnh mạch não nhỏ sẽ dẫn máu từ mô não về các xoang tĩnh mạch lớn của não. Sau đó, các xoang này đưa máu về xoang tĩnh mạch ngang (xoang sigmoid) và về tĩnh mạch cổ. 2 tĩnh mạch cổ sẽ đổ về tim.
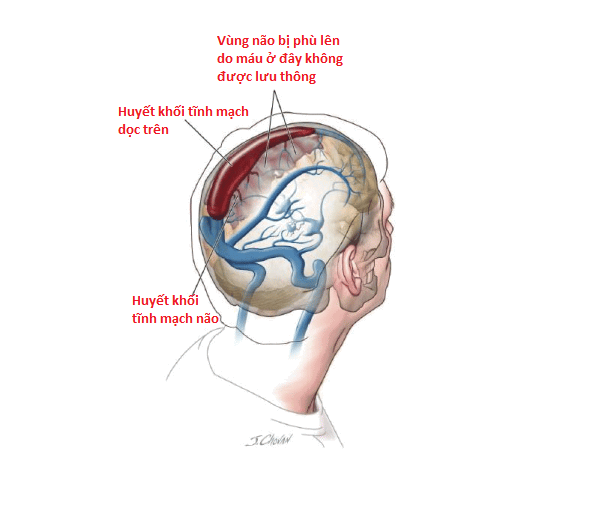
Có huyết khối (cục máu) bên trong lòng xoang tĩnh mạch dọc trên. Do đó, các tĩnh mạch não đưa máu về nơi này bị chặn đường. Điều này dẫn đến mô não phù lên do ứ máu.
2 – 10% trường hợp huyết khối ở các xoang tĩnh mạch não có biểu hiện đau đầu sét đánh là chủ yếu. Mặc dù thông thường, 75 – 95% trường hợp đau đầu trong huyết khối tĩnh mạch dọc trên là đau đầu từ từ, tăng dần.
Đau đầu trong bệnh lý này dai dẳng, tăng lên khi bệnh nhân:
- Ho.
- Sổ mũi.
- Thao tác Valsalva (các thao tác làm tăng áp lực lồng ngực).
Điều này làm nặng thêm tình trạng ứ máu do máu khó trở về tim hơn, dẫn đến đau đầu nhiều hơn. Đau đầu sẽ tăng khi ngủ dậy (khi ngủ dậy, áp lực bên trong não tăng lên).
Biểu hiện thường gặp nhất của huyết khối xoang tĩnh mạch não là đau đầu. Tuy nhiên có thể gặp những dấu hiệu khác như phù gai thị, rối loạn tri giác (không tỉnh táo, lơ mơ, hôn mê), động kinh cũng như các bất thường thần kinh khác.
Đau đầu là biểu hiện duy nhất chỉ xuất hiện trong 15 – 30% trường hợp bệnh này.
Trên thực tế, chỉ dựa vào hỏi bệnh và thăm khám thì không phân biệt được đau đầu sét đánh kèm rối loạn thần kinh là do huyết khối xoang tĩnh mạch hay xuất huyết não dưới nhện.
Do đó, với quan niệm tiếp cận bệnh lý nặng đầu tiên:
Bác sĩ sẽ thực hiện CT scan não và/hoặc chọc dò dịch não tủy cho bệnh nhân. Tuy nhiên 2 xét nghiệm/thủ thuật này không đủ để chẩn đoán huyết khối xoang tĩnh mạch não.
Đối với trường hợp bệnh nhân huyết khối xoang tĩnh mạch não không có biểu hiện rối loạn thần kinh. CT scan chỉ biểu hiện bất thường trong ¼ trường hợp. Ngược lại, nếu có rối loạn thần kinh thì tỷ lệ bất thường lên đến 90%.
Tuy nhiên, nếu tổn thương đó quá nhỏ trên CT scan thì việc đọc sai kết quả thường xuyên xảy ra. Khi nghi ngờ huyết khối trong xoang tĩnh mạch não thì MRI tĩnh mạch não nên được thực hiện.
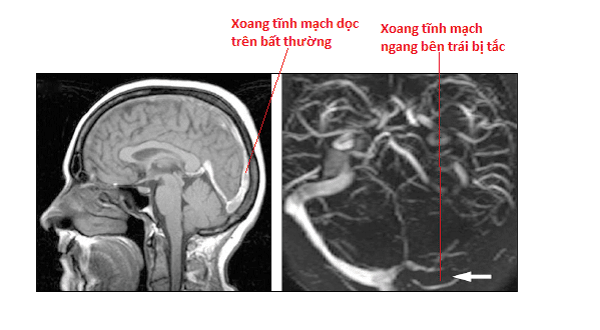
4. Bóc tách động mạch ở cổ
Đau đầu xuất hiện trong 60 – 95% trường hợp bóc tách động mạch cảnh (carotid dissection). Và khoảng 70% trường hợp bóc tách động mạch đốt sống.
Thông thường, 80% trường hợp do bóc tách các động mạch ở cổ là đau đầu tăng dần. 20% còn lại biểu hiện dưới dạng đau đầu sét đánh. Tính chất chung của đau đầu do bóc tách các động mạch ở cổ sẽ đau cùng bên với bên bị bóc tách.
Trong bóc tách động mạch cảnh:
Đau đầu sẽ bao gồm: góc hàm, mặt, tai, quanh ổ mắt, nửa bên trán và thái dương cùng bên.
5. Đối với động mạch đốt sống
Đau sẽ ở vùng chẩm.
Thông thường, các bệnh nhân có bóc tách động mạch cổ hiếm khi chỉ đau đầu mà không có các biểu hiện rối loạn thần kinh (dấu thần kinh định vị). Tuy nhiên đau đầu có thể xuất hiện trước các rối loạn thần kinh khác. Thời gian này có thể lên đến 4 ngày đối với bóc tách động mạch cảnh, và 14,5 giờ đối với bóc tách động mạch đốt sống.
Các triệu chứng rối loạn thần kinh có thể gặp là:
- Amaurosis fugax (mù thoáng qua): Tình trạng đột ngột có một màng che đen xuất hiện trước 1 mắt và có thể phục hồi.
- Hội chứng Horner: Mi mắt một bên rũ xuống, giảm tiết mồ hôi và co đồng tử cùng bên.
- Ù tai nhịp đập (Pulsatile tinnitus): Ù tai do tiếng ồn cùng nhịp với nhịp tim.
- Rối loạn vị giác (dysgeusia).
- Diplopia: Nhìn đôi. Nhìn một vật ra 2 vật.

- Và những biểu hiện của đột quỵ khác.
Thực hiện CT scan sọ não, chọc dò dịch não tủy hoàn toàn có thể cho kết quả bình thường nếu bệnh nhân không có tai biến mạch máu não đi kèm.
Để chẩn đoán nhóm bệnh lý này, bác sĩ cần:
- Siêu âm Doppler động/tĩnh mạch cổ.
- CT scan mạch máu.
- MRI mạch máu.
6. Tăng huyết áp ác tính (Acute hypertensive crisis)
Tăng huyết áp ác tính và hội chứng bệnh não phía sau phục hồi (Posterior Reversible Encephalopathy Syndrome) hiếm khi gây ra đau đầu ác tính.
Các trường hợp tăng huyết áp ác tính gây ra đau đầu trong 20% trường hợp. Và đau đầu vùng chẩm (sau ót) là đặc trưng.
Ngoài ra, tăng huyết áp ác tính (huyết áp 220/110 mmHg trở lên) có thể liên quan đến việc tổn thương các cơ quan như: bệnh lý não do tăng huyết áp, đột quỵ, suy tim cấp (phù phổi cấp), suy thận cấp.
Hội chứng bệnh não phía sau phục hồi thường liên quan đến những trường hợp tăng huyết áp rất cao như tăng huyết áp ác tính. Bệnh lý này ảnh hưởng chủ yếu lên vỏ não phía sau, còn gọi là vỏ não thị giác. Do đó bệnh nhân bị ảnh hưởng thường đau đầu vùng chẩm và giảm thị lực, thậm chí mù. Ngoài ra còn có thể xuất hiện co giật.
CT và Chọc dịch não tủy ít có vai trò trong chẩn đoán bệnh lý này. MRI có thể cho thấy biểu hiện bất thường của nó. Chẩn đoán chính xác sớm là rất cần thiết vì hầu hết trường hợp bệnh lý có thể hồi phục.
7. Tụt huyết áp nội sọ tự phát (Spontaneous intracranial hypotension)
Đây là một loại bệnh lý gây đau đầu với biểu hiện đau nhiều khi khi ngồi dậy, đứng, giảm xuống khi nằm.
Đau như dao đâm ở vùng trán, trán – ót (chẩm), ót.
15% bệnh nhân tụt huyết áp nội sọ tự phát có biểu hiện đau đầu sét đánh.
Các biểu hiện đi kèm với đau đầu trong tụt huyết áp nội sọ tự phát là:
- Buồn nôn, nôn ói.
- Cổ cứng hoặc đau.
- Điếc hoặc ù tai.
- Nhìn đôi hoặc mờ.
- Đau sau bả vai.
Vị trí đau sau bả vai điển hình
- Hoặc đau từ cổ lan dọc cánh – cẳng tay.
Các kiểu đau lan dọc cánh – cẳng tay
Do đau đầu kèm triệu chứng rối loạn thần kinh thường gặp. Do đó bác sĩ cũng sẽ thực hiện CT scan, chọc dịch não tủy để chẩn đoán.
Tuy nhiên 2 xét nghiệm này ít vai trò trong bệnh lý Tụt áp lực nội sọ tự phát. MRI là xét nghiệm giúp chẩn đoán bệnh lý này.
8. Đột quỵ thiếu máu não
Khác biệt với xuất huyết não là máu sẽ chảy ra khỏi động mạch. Đột quỵ thiếu máu não xảy ra do huyết khối hoặc mảng xơ vữa nằm bên trong động mạch não. Từ đó não sẽ bị thiếu máu nuôi.
Đau đầu xuất hiện trong đột quỵ thiếu máu não khi vùng thiếu máu não rất lớn.
CT scan sọ não, CT scan động mạch não giúp xác định chẩn đoán này.
9. Tụ máu sau mặt dốc xương chẩm và xương bướm (Retrocliva hematoma)
Đây là một bệnh lý hiếm, do chấn thương làm di lệch khớp nối giữa C1 (đốt đội) và C2.
Điều này làm hình thành huyết khối ở trong sọ (xương chẩm, xương bướm).
Chụp động mạch cảnh, MRI sọ não có thuốc cản quang giúp chẩn đoán bệnh lý này.
10. Nhồi máu tuyến yên (Pituitary apoplexy)
Có thể xảy ra với các trường hợp chảy máu thai sản quá nhiều, với biểu hiện của hội chứng Sheehan (ảnh hưởng nhiều hệ thống nội tiết trong cơ thể). Những thường nhất là trong trường hợp có các khối u tuyến yên mà không được phát hiện trước đây.
Triệu chứng nổi bật nhất là đau đầu cấp tính. Bệnh nhân bị nhồi máu tuyến yên có thể có những triệu chứng từ rất nhẹ đến suy thượng thận cấp, hôn mê và tử vong.
Biểu hiện thường gặp nhất của nhồi máu tuyến yên là đau đầu cấp tính (có thể có đau đầu sét đánh), buồn nôn, giảm thị lực, giảm thị trường (có màn đen che xung quanh mắt).
Chẩn đoán nhồi máu tuyến yên có thể bình thường trên CT scan, hay chọc dịch não tủy. MRI là xét nghiệm cần thiết nếu có nghi ngờ nhiều.
11. Nang keo não thất III (Third – ventrical colloid cyst)
Là loại u ở não hiếm gặp, chiếm 0.5% tổng số các loại u não. Thường được chẩn đoán ở đối tượng 30 – 50 tuổi. Đau đầu là triệu chứng thường gặp nhất với tỷ lệ 67 – 100%.
Tuy nhiên tính chất đau đầu khá thay đổi, có thể khởi phát tăng lên đột ngột trong 1 giây đến 1 ngày. Và đột ngột hết đau. Vị trí đau có thể là 2 trán, trán – đỉnh đầu, trán – ót.
Đau thường rất dữ dội và giảm khi ngồi ra phía trước.
Tư thế ngồi ra phía trước (recumbency)
CT hoặc MRI đều có thể chẩn đoán bệnh lý này.
12. Hội chứng co thắt mạch não hồi phục (Reversible cerebral vasoconstriction syndrome)
Là tình trạng co thắt mạch máu lan tỏa có thể hồi phục. Những đoạn mạch máu bị ảnh hưởng là nhánh gần và xa của đa giác Willis.
Cấu trúc đa giác Willis ở não
Hội chứng này về bản chất là hậu quả của một nhóm các bệnh lý gây ra.
Hội chứng này có các tính chất: Đau đầu sét đánh, không có bất thường trên dịch não tủy, chụp mạch máu não ghi nhận co thắt có hồi phục bao gồm các nhánh động mạch của đa giác willis.
Những triệu chứng kèm theo có thể là các rối loạn thần kinh.
13. Đau đầu sét đánh nguyên phát
Gọi là nguyên phát khi chưa xác định chính xác nguyên nhân gây ra là gì.
Do đó đây là trường hợp chẩn đoán loại trừ ở nhóm bệnh nhân biểu hiện đau đầu sét đánh. Nói cách khác, bác sĩ sẽ loại trừ tất cả các nguyên nhân trên để có chẩn đoán này.
Đau đầu sét đánh, kéo dài ít nhất 1h đến tối đa 10 ngày.
Không tái phát trong vòng 1 tuần tới vài tháng.
Xem thêm: Các biện pháp giúp giảm đau đầu hiệu quả ai cũng nên biết
Kết luận
Đau đầu sét đánh là một hội chứng lâm sàng. Do rất nhiều nguyên nhân gây ra. Để chẩn đoán đau đầu sét đánh, bác sĩ cần thăm khám, hỏi bệnh thật kỹ lưỡng, kèm theo đó là các xét nghiệm hình ảnh, chọc dịch não tủy.
Đôi khi, bác sĩ sẽ thực hiện MRI não, Chụp mạch máu não để giúp chẩn đoán bệnh. Điều trị đau đầu sét đánh tùy thuộc vào nguyên nhân gây ra. Có thể bằng thuốc hoặc phẩu thuật.
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
- Chapter 20: Cranial and Facial Pain, Bradley’s Neurology in Clinical Practice 7th EDTION 2016.
- CLINICAL REVIEW, Thunderclap headache, BMJ 2012;345:e8557.
- Original Investigation, Clinical Decision Rules to Rule Out Subarachnoid Hemorrhage for Acute Headache, JAMA. 2013;310(12):1248-1255.
- Review: Thunderclap Headache, Lancet Neurol 2006; 5: 621–31.