Ung thư tuyến tiền liệt – Ác mộng của nam giới

Nội dung bài viết
Ung thư tuyến tiền liệt là bệnh lý ung thư nhiều thứ 2 ở Mỹ. Số lượng người chết do bệnh cũng đứng thứ 5 trên đất nước này. May mắn thay, ở các nước châu Á thì căn bệnh này không quá phổ biến. Tuy vậy, đây là bệnh lý ảnh hưởng đến những sinh hoạt thiết yếu, cũng như sẽ dễ dàng dẫn đến tử vong nếu phát hiện trễ.
Tổng quan
Ung thư tuyến tiền liệt là một trong những bệnh tuyến tiền liệt phổ biến. Đây là loại ung thư xuất phát từ tuyến tiền liệt của nam giới. Nói cách khác, chỉ có nam giới mắc phải bệnh lý này. Theo đó, ta sẽ nhắc lại 2 khái niệm:
Ung thư là gì?
Ung thư là sự tăng sinh bất thường của một loại tế bào của cơ thể và có thể xâm lấn các cấu trúc tế bào xung quanh nó. Tế bào ung thư có thể theo máu, bạch huyết đến các cơ quan khác của cơ thể.
Tuyến tiền liệt là gì?
Tuyến tiền liệt là một cấu trúc nằm sát bàng quang của nam giới. Nó bao xung quanh niệu quản. Đi sâu hơn về cấu trúc tuyến tiền liệt, ta có hình sau.
-
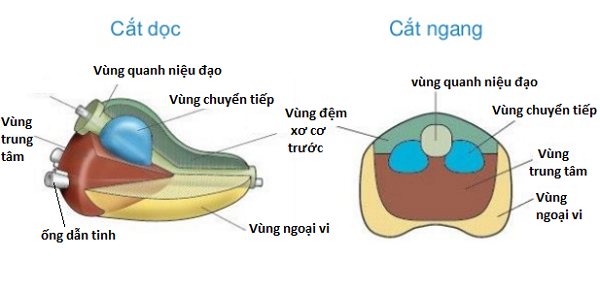
Cấu trúc chi tiết của tuyến tiền liệt
Bản chất tuyến tiền liệt được chia thành nhiều phần nhỏ, gồm:
- Vùng chuyển tiếp.
- Vùng quanh niệu đạo.
- Trung tâm.
- Ngoại vi.
- Vùng đệm xơ cơ trước.
2 túi tinh có vai trò dự trữ tinh trùng. Khi có quan hệ, chúng sẽ đưa tinh trùng đi xuyên qua vùng trung tâm của tuyến tiền liệt và vào niệu đạo.
-
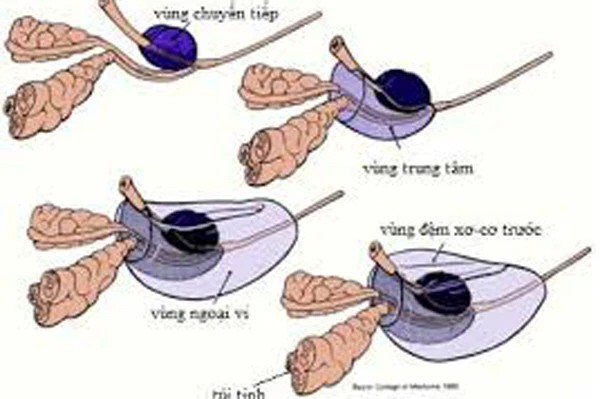
Mối liên quan giữa túi tinh và tuyến tiền liệt
70% trường hợp ung thư sẽ xuất phát từ vùng ngoại vi, sau đó xâm lấn.
Sự hiện diện của ung thư tuyến tiền liệt
Như đã nói, đây là bệnh lý ung thư nhiều thứ 2 ở Mỹ. Nó gây tử vong hàng thứ 5 trong tổng số bệnh lý ung thư ở nước này.
Điều may mắn là, bệnh lý này không phổ biến ở các nước Đông Nam Á. Theo số liệu của GLOBOCAN (cơ quan nghiên cứu ung thư quốc tế – thuộc WHO) tháng 3/2019, ở các nước Đông Nam Á (South – Eastern Asia), cứ 100.000 nam giới thì có 12 – 13 người mắc bệnh (13,9). Tương tự, số lượng bệnh nhân tử vong do ung thư là khoảng 5 – 6 người (5,4) trên 100.000 người.
Ở năm 2018, nước ta có 8 – 9 người/100.000 nam giới bị ung thư tuyến tiền liệt, đứng thứ 5 trong các loại ung thư. Tỉ lệ người chết do bệnh là 3 – 4 người/100.000 nam giới. Tỉ lệ tử vong khi mắc bệnh là khoảng 44%.
-
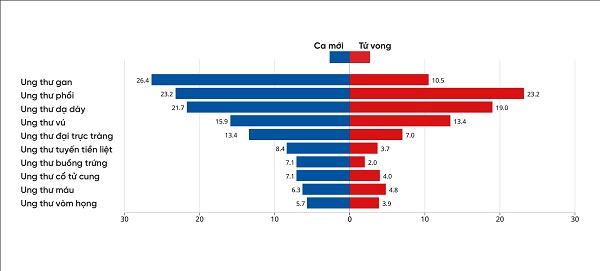
Tỉ lệ người mắc và người tử vong do các loại ung thư mỗi 100.000 dân nói chung
Ung thư tuyến tiền liệt và phì đại tuyến tiền liệt lành tính giống và khác nhau như thế nào?
Giống nhau
- Cả 2 bệnh lý đều ảnh hưởng đến tuyến tiền liệt, gây hiện tượng phì đại tuyến tiền liệt.
- Đều thường gặp ở người lớn tuổi. Càng lớn tuổi nguy cơ mắc 2 bệnh này càng cao.
- Triệu chứng đường tiểu của 2 bệnh lý tương đối giống nhau (tiểu lắt nhắt, bí tiểu).
- Đều có thể tăng bất thường trong một số loại xét nghiệm máu chuyên biệt.
Khác nhau
- Ung thư sẽ xâm lấn ra xung quanh và di căn vào máu đến cơ quan khác. Ung thư tiền liệt tuyến chủ yếu xuất phát từ vùng ngoại vi của tuyến này.
- Phì đại tuyến tiền liệt lành tính chỉ biểu hiện triệu chứng khu trú ở đường tiểu. Vùng chuyển tiếp là vị trí thường gặp nhất gây tăng sinh tuyến tiền liệt lành tính.
Ung thư có thể tồn tại trong một tuyến tiền liệt phì đại lành tính. Hay nói cách khác là: 2 bệnh lý này hoàn toàn có thể xuất hiện cùng lúc với nhau.
Yếu tố nào làm tăng nguy cơ ung thư?
Các yếu tố không thay đổi được
1. Tuổi tác
Khả năng mắc phải ung thư tăng mạnh khi tuổi bệnh nhân tăng lên. Dựa theo số liệu ở Mỹ, ta thấy rằng:
- Ở nhóm bệnh nhân 40 – 44 tuổi chỉ có 9,2/100.000 nam giới mắc phải.
- Trong khi đó, 984 – 985/100.000 người dân ở độ tuổi 70 – 74 mắc phải bệnh này.
Theo số liệu này, người ta dự báo rằng hầu hết bệnh nhân trên 100 tuổi mắc phải ung thư tuyến tiền liệt.
2. Chủng tộc
Như số liệu đã liệt kê, tỉ lệ mắc bệnh cao hơn ở châu Âu, châu Mỹ và thấp ở các nước châu Á, châu Phi. Tuy nhiên, có một sự thật cần phải thừa nhận rằng: Bệnh sẽ dễ phát hiện hơn ở đất nước đưa nó vào chương trình tầm soát quốc gia.
3. Gia đình đã có người mắc phải ung thư tuyến tiền liệt
Nguy cơ tăng lên khi bệnh nhân có người nhà trực hệ (cha, con trai) mắc bệnh.
Các yếu tố có thể thay đổi được
1. Cân nặng cơ thể
Bệnh nhân béo phì có nguy cơ mắc phải ung thư tuyến tiền liệt cao hơn một chút so với người có cân nặng bình thường. Thêm vào đó, người béo phì mắc bệnh thường gặp ở giai đoạn trễ hơn so với người có cân nặng bình thường. Và giai đoạn trễ hơn đồng nghĩa với tỉ lệ tử vong cao hơn.
2. Hoạt động thể lực
Chúng ta có thể gián tiếp làm giảm nguy cơ mắc phải căn bệnh ung thư này nhờ vào việc giảm cân. Bởi lẽ, việc rèn luyện thể chất sẽ giúp tăng miễn dịch cơ thể.
-

Luyện tập làm giảm nguy cơ mắc các bệnh nói chung
3. Thuốc kháng viêm NSAIDs (Aspirin)
Có thể ngăn chặn sự phát triển của ung thư tuyến tiền liệt.
4. Thói quen sinh hoạt tình dục
Có một mâu thuẫn lớn trong yếu tố nguy cơ này:
Bệnh nhân quan hệ tình dục thường xuyên (≥ 3 lần/tuần) có nguy cơ mắc cao hơn. Tỉ lệ này sẽ tăng lên mỗi lần quan hệ. Điều ngược lại xảy ra ở đối tượng xuất tinh thường xuyên. Những đối tượng xuất tinh ≥ 21 lần/tháng sẽ giảm nguy cơ mắc ung thư so với người chỉ xuất tinh 3 – 4 lần/tháng.
Lý giải cho sự mâu thuẫn này:
Người ta đã chỉ ra rằng, các bệnh lý lây nhiễm qua đường tình dục như lậu, xoắn khuẩn (Trichomonas vaginalis) sẽ làm tăng nguy cơ mắc bệnh. Nói cách khác, nguy cơ sẽ tăng lên ở đối tượng quan hệ tình dục với nhiều người, quan hệ không mang bao cao su.
Điều ngược lại cũng được giải thích. Sự phóng tinh thường xuyên sẽ giảm thiểu độc tố gây ra ung thư trong tuyến tiền liệt.
5. Hút thuốc lá
Đây là yếu tố làm tăng nguy cơ cho 30% các loại ung thư trên thế giới nhưng không phải với ung thư tuyến tiền liệt. Nói cách khác, hút thuốc lá không làm tăng nguy cơ mắc bệnh. Tuy vậy, đối tượng ung thư tuyến tiền liệt hút thuốc lá sẽ có tỉ lệ tử vong cao hơn các bệnh nhân không hút thuốc lá.
-

Thuốc lá gây hại cho sức khỏe
6. Đái tháo đường type 2
Lúc đầu, người ta cho rằng đái tháo đường làm tăng nguy cơ ung thư tuyến tiền liệt. Tuy nhiên, một nghiên cứu lớn gần đây cho thấy điều ngược lại. Có nghĩa, bệnh nhân đái tháo đường type 2 ít nguy cơ mắc phải bệnh ung thư này hơn người bình thường. Cơ chế có thể do việc giảm nồng độ insulin trong cơ thể, dẫn đến giảm các hormone liên quan insulin (IGFBP và SHBG). Điều này theo một cách gián tiếp sẽ làm giảm nguy cơ ung thư tuyến tiền liệt.
7. Chế độ ăn uống
Ăn nhiều trái cây, rau xanh (cà chua, cải xanh, đậu nành) làm giảm nguy cơ mắc bệnh.
Cá, dầu cá: nói chung không làm giảm nguy cơ ung thư tuyến tiền liệt. Tuy nhiên, người ăn nhiều cá (≥ 3 lần/tuần) sẽ giảm nguy cơ tử vong do bệnh lên đến 70%.
Thịt: Các loại thịt nói chung không ảnh hưởng đến nguy cơ mắc phải hay tử vong ở bệnh nhân mắc bệnh ung thư này.
Sữa: Loại có nhiều chất béo sẽ làm tăng nguy cơ mắc bệnh.
Canxi, vitamin D: Nguy cơ gây ung thư là chưa rõ ràng.
Rượu: Uống rượu thường xuyên, nghiện rượu nặng làm tăng nguy cơ mắc bệnh.
Trà, cà phê: Uống cà phê nhiều (≥ 6 ly/ngày) làm giảm nguy cơ mắc ung thư tuyến tiền liệt cũng như nếu mắc phải thì đa số là giai đoạn sớm. Trà xanh cũng có vai trò khá tương tự.
Triệu chứng của ung thư tiền liệt tuyến là gì?
Triệu chứng của đường tiểu
- Bí tiểu.
- Tiểu lắt nhắt.
- Tiểu ra máu.
-

Bệnh nhân ung thư tuyến tiền liệt có thể gặp vấn đề khi đi tiểu
Các triệu chứng này không chỉ xuất hiện trong ung thư tuyến tiền liệt. Đa số trường hợp, các dấu hiệu ung thư tuyến tiền liệt là do sỏi niệu quản, nhiễm trùng tiểu, phì đại tiền liệt tuyến gây ra. Kể cả khi các triệu chứng chỉ tập trung ở đường tiểu, thì ung thư tuyến tiền liệt đã phát triển lớn rồi.
Triệu chứng ngoài đường tiểu
Cần phải nhấn mạnh rằng ung thư tuyến tiền liệt là một bệnh lý diễn ra âm thầm và lâu dài. Thậm chí, cần trên 10 năm để một tổn thương có thể phát triển thành ung thư.
Ung thư có triệu chứng khi:
- Khối u phải to, đè ép các cơ quan lân cận.
- Ung thư đã di căn nhiều nơi.
Di căn xương
Xương là một vị trí di căn thường gặp của ung thư tuyến tiền liệt. Xương bị di căn sẽ đau nhiều, dễ gãy. Triệu chứng đau ở xương sẽ tăng dần hàng nhiều tuần đến vài tháng, cảm giác thường là đau nhói.
Di căn xương thường đến những vùng xương có tủy xương hoạt động tốt, thường là:
- Vùng xương sọ.
- Xương thân mình: Bao gồm xương sống, xương sườn, xương chậu – hông, xương đùi.
Tuy nhiên, đa số trường hợp di căn xương không có triệu chứng.
Đau xương do di căn là triệu chứng thường gặp nhất của ung thư tiền liệt tuyến.

Khi bệnh nhân có triệu chứng dẫn đến tắc nghẽn đường tiểu (bí tiểu, tiểu lắt nhắt) do khối u xâm lấn, đè vào niệu đạo, vấn đề này có thể dẫn đến tình trạng suy thận. Những triệu chứng khi bệnh đã di căn nhiều nơi như: Thiếu máu, sụt cân, chán ăn.
-
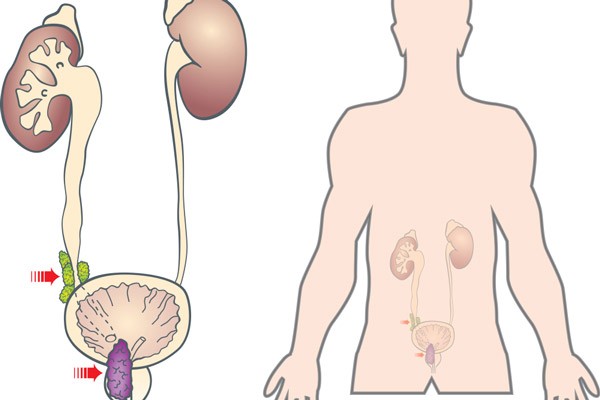
Suy thận do ung thư tiền liệt tuyến chèn ép vào bàng quang, niệu đạo
Thăm khám
Bác sĩ bắt buộc phải thăm khám hậu môn của bệnh nhân khi nghi ngờ họ bị ung thư tuyền tiền liệt.
Như hình, ta thấy rằng tuyến tiền liệt nằm ngay phía trước đoạn cuối cùng của ống hậu môn.
-
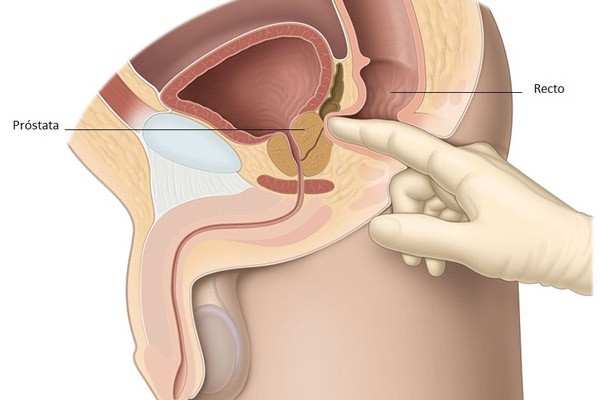
Thăm khám tuyến tiền liệt qua ngã hậu môn
Khi thăm khám, bác sĩ có thể cảm nhận được:
- Tuyến tiền liệt có đều 2 bên hay không (2 bên ống dẫn tinh).
- Cứng hay chắc.
- Trơn láng hay sần sùi.
Tuy nhiên, khi thăm khám qua hậu môn, bác sĩ chỉ có thể sờ được 2 bên và phía sau của tuyến tiền liệt. Các trường hợp khối u xâm lấn ra phía trước hoặc khối u nhỏ sẽ không được phát hiện.
Tầm soát ung thư tuyến tiền liệt
Ung thư này khi biểu hiện triệu chứng thường đã ở vào giai đoạn trễ. Do đó, vai trò của phòng ngừa (giảm các yếu tố nguy cơ) và tầm soát là chủ yếu.
Xét nghiệm tầm soát được dùng thường xuyên nhất hiện nay là PSA (kháng thể đặc hiệu của tuyến tiền liệt – Prostate specific antigen). Đây là chất do tuyến tiền liệt tiết ra. Bệnh nhân càng lớn tuổi thì tuyến tiền liệt càng to ra và tiết chất này càng nhiều.
Thời gian tầm soát bệnh sẽ phụ thuộc vào bệnh nhân.
Xem thêm: Tầm soát ung thư tuyến tiền liệt có ý nghĩa như thế nào?
Đối với nhóm nam giới 40 – 45 tuổi
Chỉ nên thực hiện khi bệnh nhân có các yếu tố nguy cơ làm tăng khả năng mắc bệnh đã nêu.
Ở đối tượng 50 – 69 tuổi
Bệnh nhân sẽ được tư vấn về khả năng sai lầm của xét nghiệm này và sự tốn kém về chi phí.
Nếu kết quả gợi ý bệnh nhân có thể mắc ung thư thì sẽ ảnh hưởng đến tinh thần, chất lượng cuộc sống của họ và bác sĩ cần phải thực hiện sinh thiết.
Chẩn đoán như thế nào?
Ung thư tuyến tiền liệt được nghi ngờ khi kết quả tầm soát bằng xét nghiệm máu hoặc thăm khám hậu môn ghi nhận bất thường. Thông thường, khi có PSA cao bất thường, ta sẽ thực hiện thăm khám hậu môn, sinh thiết, siêu âm hoặc MRI.
Các trường hợp PSA tăng không do ung thư:
- Viêm tuyến tiền liệt.
- Phì đại lành tính tuyến tiền liệt.
- Chấn thương niệu đạo.
- Hoạt động tình dục.
Chỉ được chẩn đoán xác định khi sinh thiết tuyến tiền liệt ghi nhận ung thư. Nếu sinh thiết vẫn cho kết quả là không ung thư và PSA tầm soát 2 năm sau đó tăng cao (> 1.5ng/ml) thì sẽ thực hiện sinh thiết lại.
-
Siêu âm tuyến tiền liệt qua ngã hậu môn có kèm sinh thiết
Những phương pháp điều trị
Khi mắc bệnh, nhiều người thường lo âu rằng ung thư tuyến tiền liệt có chữa được không. Câu trả lời là hoàn toàn có thể. Trong đó, chiến lược điều trị sẽ tùy thuộc vào từng bệnh nhân:
- Nguy cơ thấp hay cao (u nhỏ hay lớn, di căn xa chưa, PSA bao nhiêu, Gleason?).
- Ung thư giai đoạn khu trú hay xâm lấn, di căn xa.
Điểm Gleason là thông số rất quan trọng trong việc dự đoán sự tiến triển của ung thư tuyến tiền liệt và xác định phương pháp điều trị tốt nhất.
Vì tính phức tạp của sự phân loại này mà giới hạn bài viết sẽ không đề cập.
Các phương hướng điều trị:
- Điều trị bảo tồn: Sử dụng thuốc, không phẫu thuật.
- Trì hoãn phẫu thuật (active surveillance): Theo dõi tình trạng bệnh nhân đến khi cần phải phẫu thuật.
- Cắt bỏ tuyến tiền liệt.
- Xạ trị ngoài da. Bắn tia xạ từ ngoài vào vị trí tuyến tiền liệt.
- Ức chế androgen + xạ trị ngoài da.
- Xạ trị trong (bắn tia khi đưa dụng cụ đến sát tuyến tiền liệt – không bắn qua lớp da).
- Cắt bỏ giảm thiểu khối u.
- Đồng vận GnRH hoặc đối vận GnRH.
-
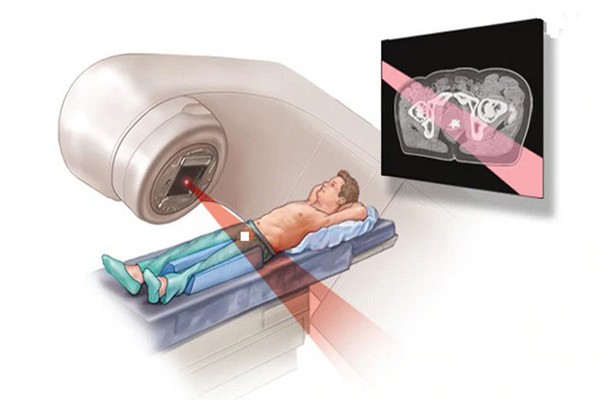
Xạ trị ngoài
Khả năng sống khi mắc bệnh
Lời giải cho câu hỏi ung thư tuyến tiền liệt sống được bao lâu sẽ tùy thuộc vào giai đoạn phát hiện bệnh. Có một sự thật không thể chối bỏ rằng, tuy tỉ lệ mắc bệnh của châu Âu, châu Mỹ gấp 20 lần châu Á, nhưng tỉ lệ tử vong do ung thư tiền liệt tuyến của họ chỉ cao gấp 2.5 lần so với chúng ta.
Tỉ lệ tử vong ở châu Á vào khoảng 30 – 60% trên tổng số người mắc bệnh. Trong khi đó, tỉ là này chỉ là 10% ở Mỹ và 18% ở châu Âu.
Những con số này chứng tỏ, đa số bệnh nhân ở châu Á được phát hiện bệnh trễ hơn phương Tây rất nhiều. Nếu phát hiện sớm, tỉ lệ sống còn sau 5, 10, 15 năm lần lượt là 100%, 98%, 95%. Khi ung thư đã di căn xa thì tỉ lệ sống 5 năm chỉ còn khoảng 30%.
Tỉ lệ sống còn nói chung ở Việt Nam đạt khoảng 55%, bao gồm tất cả các giai đoạn bệnh.
Ung thư tuyến tiền liệt là một bệnh lý thầm lặng, thường xuất hiện ở nam giới lớn tuổi, có nhiều yếu tố nguy cơ. Bệnh chỉ có triệu chứng khi đã ở giai đoạn trễ và khả năng tử vong sau 5 năm là rất cao.
Triệu chứng của bệnh thường biểu hiện ở đường tiểu như tiểu buốt gắt, tiểu lắt nhắt, tiểu máu, khó phóng tinh. Đau xương do di căn xương là triệu chứng thường gặp nhất. Do đó, cần phải thực hiện tầm soát ở các bệnh nhân có chỉ định (lớn tuổi, nhiều yếu tố nguy cơ). Điều trị tùy thuộc vào từng bệnh nhân, nguy cơ, giai đoạn bệnh, kháng trị với thuốc.
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
- In the Clinic: Prostate Cancer, Annals of Internal Medicine, 163(11),ITC1.
- Prostate, International Agency for Research on Cancer, WHO, Source: Globocan 2018.
-
Risk factors for the onset of prostatic cancer: age, location, and behavioral correlateshttps://www.ncbi.nlm.nih.gov/pmc/articles/PMC3490374/
Ngày tham khảo: 27/05/2020
- Distribution Pattern of Metastatic Bone Disease A Need for Total Body Skeletal Image, JAMA 237:2504-2506, 1977.
-
Actual Contribution of Free to Total PSA Ratio in Prostate Diseases Differentiationhttps://www.ncbi.nlm.nih.gov/pmc/articles/PMC5034994/
Ngày tham khảo: 27/05/2020
-
The incidence, mortality, and risk factors of prostate cancer in Asian menhttps://www.ncbi.nlm.nih.gov/pmc/articles/PMC6424686/
Ngày tham khảo: 27/05/2020