Tán sỏi thận qua da: Quy trình, những lợi ích và nguy cơ có thể gặp

Nội dung bài viết
Hiện nay có nhiều phương pháp điều trị sỏi thận. Trong đó, tán sỏi thận qua da là phương pháp được nhiều người quan tâm nhờ vào hiệu quả điều trị cao. Vậy phương pháp này là gì? Quy trình tán sỏi thận qua da như thế nào? Liệu phương pháp này có gây ra biến chứng gì hay không? Tất cả sẽ được Bác sĩ Trần Lê Dung giải đáp qua bài viết dưới đây. Mời bạn cùng tìm hiểu nhé.
Tán sỏi thận qua da (PCNL: Percutaneous Nephrolithotomy)
Lịch sử
Kể từ lần phẫu thuật mở thận ra da đầu tiên thành công vào những năm thập niên 70 của thế kỷ trước, kỹ thuật can thiệp qua da đã có những bước tiến vượt bậc.1
Năm 1976, bác sĩ Chẩn đoán hình ảnh Frenström và bác sĩ Tiết niệu Johannson đã phối hợp cùng nhau thực hiện ba trường hợp lấy sỏi qua da đầu tiên. Họ đã tiến hành nong đường hầm qua da vào thận với kích thước từ 22-32 Fr (1 mm = 3 Fr) trong vài tuần. Sau đó, họ tiến hành lấy sỏi bằng rọ Dormia hoặc kềm Randall.2
Kể từ đó, với sự cải tiến của kỹ thuật và phương tiện, tán sỏi thận qua da đã dần trở thành phương pháp điều trị tiêu chuẩn.
Trong bốn thập kỷ qua, đã có những thay đổi to lớn trong kỹ thuật PCNL. Việc thu nhỏ dụng cụ, cải tiến tư thế bệnh nhân, kỹ thuật tạo đường an toàn và chính xác hơn, kết hợp các phương thức hình ảnh học mới, sự phát triển của các loại máy tán sỏi cũng như kết hợp các ống soi mềm đã giúp quan sát hệ thống đài bể thận trong lúc phẫu thuật tốt hơn, từ đó cho phép can thiệp hiệu quả hơn.
Các biến thể tán sỏi thận qua da
1. Tán sỏi thận qua da tiêu chuẩn (Standard Percutaneous Nephrolithotomy)
Đây là phương pháp cơ bản và được áp dụng sớm nhất trong tán sỏi thận qua da. Kỹ thuật này sử dụng những thiết bị soi và tán sỏi qua đường hầm có kích thước khoảng 30 Fr (10 mm) từ da vào trong thận.1
Tuy nhiên, phương pháp này có tỉ lệ biến chứng chảy máu sau mổ đáng kể. Do đó, hiện nay, nó chỉ còn được áp dụng cho những trường hợp đặc biệt. Thay vào đó là những phương pháp tán sỏi thận qua da với những đường hầm nhỏ hơn nhằm giảm tỉ lệ biến chứng chảy máu sau mổ.
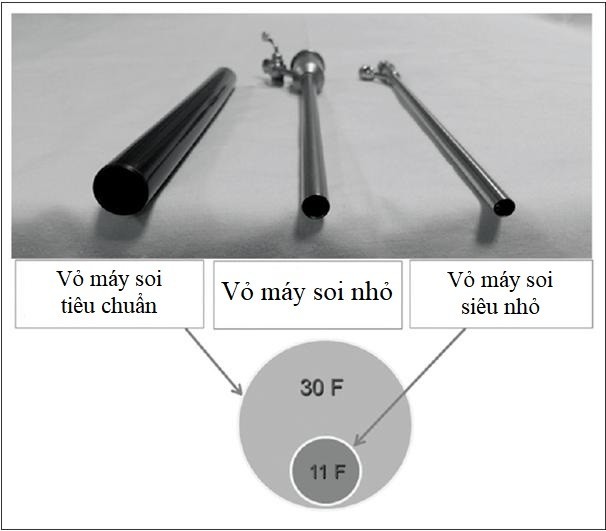
2. Tán sỏi thận qua da qua đường hầm nhỏ (Mini-Percutaneous Nephrolithotomy)
Trong một khoảng thời gian dài hơn 20 năm, PCNL được xem như là phương pháp phẫu thuật được lựa chọn để điều trị sỏi lớn ở đường tiết niệu trên. Ưu điểm của PCNL là tỷ lệ sạch sỏi rất cao so với tán sỏi ngoài cơ thể. Tuy nhiên, PCNL có liên quan đến một tỷ lệ biến chứng đáng kể. Ví dụ như: tỷ lệ truyền máu xấp xỉ 10%.3
Nhằm mục đích giảm thiểu tỉ lệ biến chứng của PCNL tiêu chuẩn. Các nhà khoa học đã cải tiến các dụng cụ bằng cách thu nhỏ chúng, sử dụng những thiết bị mini nhưng vẫn đảm bảo khả năng tán sỏi. Từ đó, nhiều biến thể của PCNL ra đời như tán sỏi thận qua da qua đường hầm nhỏ, đường hầm siêu nhỏ, đường hầm cực nhỏ và đường hầm vi phẫu.
Dựa trên các công bố có sẵn cho đến nay, có thể tạm chấp nhận rằng Mini-PCNL có thể được khuyến cáo như là một lựa chọn điều trị chính trong sỏi niệu của đường tiết niệu trên nếu đường kính sỏi ít nhất là 1 cm.1

3. Tán sỏi thận qua da qua đường hầm siêu nhỏ (UMP: Ultra-Mini-Percutaneous Nephrolithotomy)
PCNL có hiệu quả trong việc điều trị sỏi nhưng vẫn có một số vấn đề kèm theo. Vấn đề phổ biến nhất của PCNL là chảy máu, tỉ lệ thuận với kích thước đường hầm.
Để giải quyết vấn đề này, vào năm 2010, Janak Desai và cộng sự ở Ấn Độ đã phát triển cái mà họ gọi là PCNL siêu nhỏ (Ultra-Mini-PCNL). Các bài báo đầu tiên về UMP đã được xuất bản vào năm 2013.4 5
UMP sử dụng một máy soi có kích thước 1 mm và kích thước vỏ máy soi là 11 Fr hoặc 13 Fr (1 mm = 3 Fr). Máy soi dùng trong UMP có độ dày chỉ 1 mm với độ phân giải 17.000 pixels. Những viên sỏi sẽ được tán ra thành mảnh rất nhỏ. Sau đó, chúng được lấy ra ngoài bằng cách tạo ra dòng nước xoáy nhờ vào thiết kế chạy song song đặc biệt của kênh nước trong lòng ống. Dòng nước xoáy cũng có thể được tạo ra bằng cách bơm nước muối từ ống thông niệu quản đã đặt trước đó. UMP có thể được chỉ định cho những viên sỏi có kích thước lên đến 2 cm.4 5
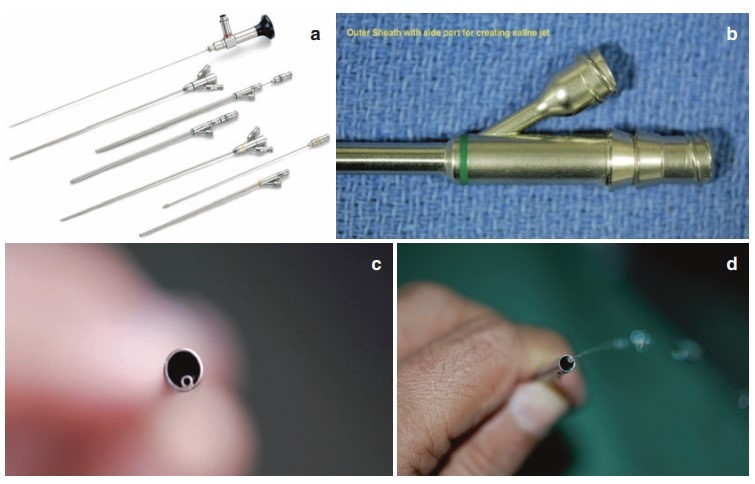
4. Tán sỏi thận qua da qua đường hầm cực nhỏ (Super-Mini-Percutaneous Nephrolithotomy)
Như đã đề cập ở những phần trước, để giảm thiểu tỉ lệ biến chứng, các nhà khoa học đã cải tiến thu nhỏ các thiết bị dùng trong PCNL, từ đó ra đời những biến thể Mini-PCNL.4 Tuy nhiên, việc thu nhỏ dụng cụ sẽ làm giảm tầm nhìn trong phẫu trường. Điều này gây khó khăn trong việc tán sỏi.
Để giải quyết những hạn chế đó, Super-Mini-Percutaneous Nephrolithotomy đã được phát triển để cải thiện những khó khăn gặp phải trong Mini-PCNL. SMP hiện nay được xem như là một sự lựa chọn khả thi trong các phương pháp Mini-PCNL với kích thước vỏ máy soi chỉ từ 10-14 Fr (1 mm = 3 Fr). Mục đích thiết kế của SMP không chỉ giảm áp lực bên trong thận mà còn cải thiện tầm nhìn phẫu trường và khả năng tán sỏi.
Hệ thống sử dụng trong SMP bao gồm vỏ máy soi có đường kính ngoài và đường kính trong lần lượt là 8 và 7.5 Fr. Máy soi thận được thiết kế từ những sợi quang học có kích thước 1.4 mm (4.2 Fr) với góc nhìn 120° và độ phân giải lên đến 40.000 pixels. Khi máy soi thận được đưa vào thì vẫn còn khoảng trống lên đến 3.3 Fr cho kênh thao tác. Nhờ kênh thao tác lớn này, chúng ta có thể sử dụng các dụng cụ tán sỏi laser kích thước lớn, từ đó tăng tỉ lệ sạch sỏi hơn.
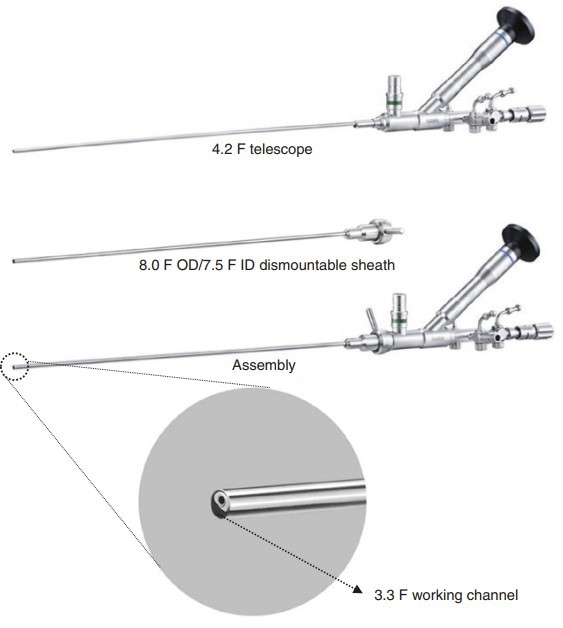
Chỉ định của phương pháp SMP bao gồm: sỏi kích thước từ 1,5 – 3,0 cm, thất bại với tán sỏi ngoài cơ thể hoặc tán sỏi qua nội soi niệu quản, sỏi cystine và các bất thường về giải phẫu không cho phép tiếp cận ngược chiều.1
Chống chỉ định bao gồm: đang sử thuốc kháng đông, nên ngưng thuốc kháng đông trước khi thực hiện SMP theo khuyến cáo của chuyên gia, nhiễm khuẩn đường tiết niệu, phụ nữ đang mang thai, bướu niệu mạc ở vị trí thực hiện SMP hoặc bướu thận chưa rõ nguy cơ.1
5. Tán sỏi thận qua da qua đường hầm vi phẫu (Microperc)
Microperc là từ viết tắt của Micro-Percutaneous Nephrolithotomy. Đây là phương pháp biến đổi trong các phương pháp Mini-PCNL. Trong phương pháp này, việc chọc dò, nong và tán sỏi đều được thực hiện trong quy trình một bước duy nhất bằng kim 4.85 Fr với phương châm “tất cả trong một mũi kim”.1
Sỏi sẽ được tán nhỏ và mảnh sỏi ra ngoài theo đường tự nhiên vì phương pháp này không cho phép lấy mảnh sỏi. Phương pháp này không cần thực hiện bước nong đường hầm.
So sánh giữa các phương pháp tán sỏi qua da:
| Standard PCNL | Mini-PCNL | UMP | SMP | Microperc | |
| Kích thước vỏ máy soi | 30 Fr | 18 – 22 Fr | 11 Fr hoặc 13 Fr | 10 – 14 Fr | 4.85 Fr |
| Phương pháp lấy mảnh sỏi | Kềm, rọ hoặc máy hút trong tán sỏi bằng siêu âm | Kềm hoặc máy hút trong tán sỏi bằng siêu âm | Sử dụng dòng nước xoáy | Đẩy mảnh sỏi bằng dòng nước vào và ra dựa trên thiết kế đặc trưng của vỏ máy soi | Ra theo đường tự nhiên |
| Kích thước máy soi | 4 mm | 3 mm | 1 mm | 1.4 mm | 0.9 mm |
| Độ phân giải | 30 000 pixels | 17 000 pixels | 40 000 pixels | 10 000 pixels |
Quy trình tán sỏi thận qua da
Thứ tự các bước cơ bản của kỹ thuật tán sỏi thận qua da bao gồm: chọc dò vào đài bể thận theo sau bởi bước nong đường hầm, tán sỏi và chuyển lưu nước tiểu hệ thống đài bể thận sau mổ.
Đầu tiên, dưới hướng dẫn của màn hình soi huỳnh quang, một thông niệu quản kích thước từ 5 – 7 Fr sẽ được đặt vào bể thận hoặc trên 1 cm vị trí tắc nghẽn bằng phương pháp soi bàng quang (có thể bằng máy soi cứng hoặc máy soi mềm).6
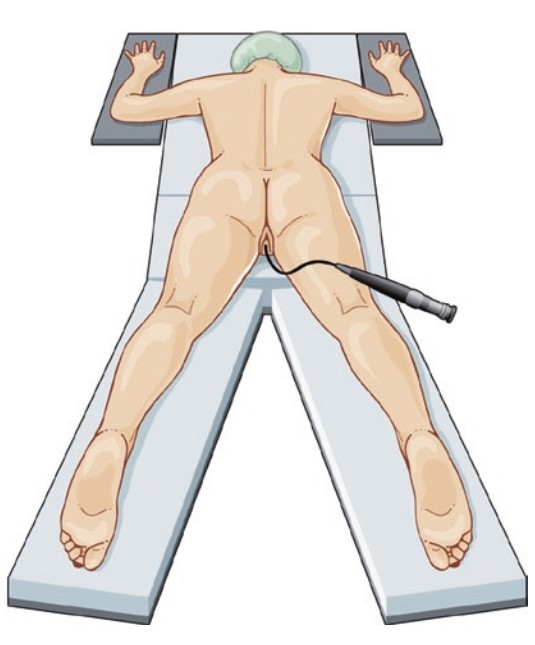
Sau đó, một dung dịch thuốc cản quang không ion hóa được pha loãng với NaCl 0.9% với tỉ lệ 1:2 hoặc 1:3 sẽ được bơm vào đài bể thận thông qua thông niệu quản để làm phồng hệ thống đài bể thận giúp cho việc chọc dò chính xác hơn, thỉnh thoảng có thể sử dụng dung dịch xanh Methylene thay thế cho dung dịch thuốc cản quang.6
Thông niệu quản sẽ được cố định với thông niệu đạo để không bị tuột trong quá trình phẫu thuật và có thể dùng để bơm thuốc cản quang khi cần thiết.
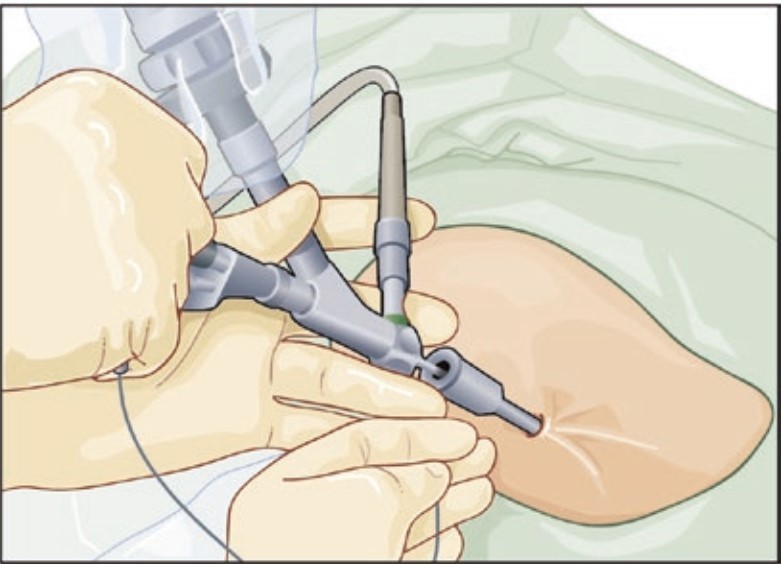
Tiếp theo, phẫu thuật viên sử dụng kim chọc dò để tiến hành tiếp cận bể thận. Sau khi xác định đã vào đúng vị trí, phẫu thuật viên sẽ sử dụng bộ nong để nong đường hầm sao cho vừa kích thước vỏ máy soi. Việc sử dụng bộ nong nào tùy thuộc vào kinh nghiệm và sự quen thuộc của phẫu thuật viên.
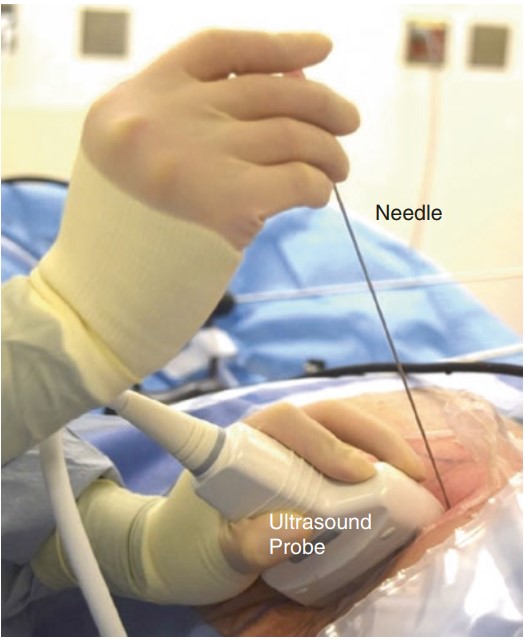
Sau đó, phẫu thuật viên sẽ tiến hành tán sỏi bằng các thiết bị như laser, siêu âm, khí nén,…
Cuối cùng là bước mở thận ra da.

Biến chứng có thể gặp khi tán sỏi thận qua da
Mặc dù có những tiến bộ trong công nghệ nội soi và sự cải tiến của kỹ thuật, tán sỏi thận qua da vẫn đi kèm với các biến chứng, có thể xảy ra trong quá trình can thiệp hay trong giai đoạn hậu phẫu.
Các yếu tố nguy cơ trước mổ làm tăng tỉ lệ biến chứng
- Tuổi: Những bệnh nhân lớn tuổi thường có các bệnh lý đi kèm có thể ảnh hưởng do quá trình gây mê, phẫu thuật và các loại thuốc trong quá trình điều trị.
- Béo phì: Những bệnh nhân béo phì thường có lớp mỡ dày, dẫn đến khoảng cách từ da đến sỏi gia tăng có thể ảnh hưởng quá trình phẫu thuật do dụng cụ thường có kích thước giới hạn.
- Thuốc kháng đông: Những bệnh nhân đang sử dụng thuốc kháng đông để điều trị bệnh lí nào đó cần phải thông báo cho bác sĩ điều trị để lên kế hoạch tốt nhất cho cuộc mổ vì thuốc kháng đông là chống chỉ định của phẫu thuật.
- Nhiễm khuẩn đường tiết niệu trước phẫu thuật sẽ gia tăng tỉ lệ nhiễm khuẩn huyết, nặng hơn là choáng nhiễm khuẩn gây nguy hiểm tính mạng. Vì vậy, cần điều trị nhiễm khuẩn đường tiết niệu trước khi thực hiện phẫu thuật.
- Bất thường giải phẫu thận: Những bất thường này có thể ảnh hưởng đến vị trí chọc dò lẫn khả năng thành công của cuộc mổ. Vì thể, bác sĩ thường sẽ đánh giá chi tiết giải phẫu để lựa chọn phương pháp can thiệp phù hợp.
Biến chứng trong mổ
1. Biến chứng liên quan đến tư tế bệnh nhân
Kể từ khi PCNL được giới thiệu, tư thế nằm sấp đã được coi là tư thế bệnh nhân tiêu chuẩn. Một số nghiên cứu đã ghi nhận giảm sự hồi lưu của tĩnh mạch và chỉ số tim do chèn ép tĩnh mạch chủ ở tư thế nằm sấp.7
Các biến khác như bệnh thần kinh thị giác do thiếu máu cục bộ sau phẫu thuật, chấn thương cột sống cổ hoặc thần kinh ngoại biên, cũng đã được ghi nhận trong phẫu thuật được thực hiện ở tư thế nằm sấp và có liên quan đến thời gian phẫu thuật. Trong PCNL, thời gian phẫu thuật cũng có liên quan đến việc tăng nguy cơ chấn thương thần kinh liên quan đến tư thế nằm sấp.8
2. Chảy máu trong phẫu thuật
Chảy máu trong phẫu thuật ở mức độ khác nhau thường được quan sát thấy trong PCNL. Chảy máu có thể từ nhu mô thận, do tổn thương động mạch hoặc tĩnh mạch. Trong trường hợp chảy máu nhiều và tầm nhìn qua nội soi giảm, phẫu thuật viên có thể dừng phẫu thuật và kẹp ống thông thận ra da. Các trường hợp chảy máu động mạch thường là xử trí bằng chụp mạch thận và chọn lọc thuyên tắc mạch máu.9
3. Tổn thương tạng
Nguy cơ tổn thương tạng do quá trình chọc dò và nong đường hầm. Biến chứng này thường ít gặp ở những phẫu thuật viên có kinh nghiệm. Những cơ quan thường bị tổn thương là phổi và ruột.
Biến chứng sau mổ
1. Sốt và nhiễm khuẩn huyết
Nhiễm khuẩn sau phẫu thuật là một biến chứng thường gặp của PCNL và biểu hiện đa dạng từ sốt thoáng qua đến nhiễm khuẩn huyết. Thời gian phẫu thuật kéo dài, cấy nước tiểu dương tính trước phẫu thuật, sỏi san hô, sót sỏi, mở thận ra da trước mổ và đái tháo đường được coi là những yếu tố dự báo độc lập cho sốt sau phẫu thuật.
Nhận biết sớm các triệu chứng của nhiễm khuẩn huyết và kết quả cấy nước tiểu giữa dòng, nước tiểu bể thận và sỏi là điều cần thiết cho sự lựa chọn của chế độ điều trị thích hợp và phòng ngừa biến chứng đe dọa tính mạng.
2. Chảy máu hậu phẫu
Chảy máu sau phẫu thuật thường thấy ở PCNL, với những mức độ chảy máu khác nhau. Hầu hết thường là nhẹ và tự giới hạn trong vòng 24 – 48 giờ. Những trường hợp nặng hơn có thể cần phải thuyên tắc mạch hoặc phẫu thuật mổ hở.
3. Rò nước tiểu từ thận ra da sau phẫu thuật
Rò nước tiểu ra da hiếm gặp sau lấy sỏi thận qua da. Nguyên nhân thường là tắc nghẽn do phù nề niêm mạc, mảnh sỏi hoặc cục máu đông. Tình trạng này thường được điều trị thành công bằng đặt thông double-J sau phẫu thuật và giải quyết tắc nghẽn.
4. Biến chứng muộn
Biến chứng hậu phẫu muộn sau lấy sỏi thận qua da bao gồm hẹp khúc nối bể thận niệu quản sau phẫu thuật và hẹp cổ đài thận. Những biến chứng này rất hiếm xảy ra. Đây có thể là hậu quả của quá trình phẫu thuật gây ra chấn thương hoặc thiếu máu cục bộ do sỏi khảm. Hẹp niệu quản sau phẫu thuật có thể được xử lý bằng nội soi xẻ hẹp, đặt thông doubleJ và phẫu thuật tạo hình.
Trên đây là một số thông tin về phương pháp tán sỏi thận qua da. Hy vọng bài viết đã cung cấp những kiến thức cần thiết cho bạn đọc. Tốt nhất, người bệnh nên đến gặp bác sĩ để được thăm khám và tư vấn. Từ đó đưa ra những biện pháp điều trị phù hợp và đạt hiệu quả cao.
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
-
Percutaneous Nephrolithotomy 2020, Guohua Zeng, Kemal Sarica.https://youmed.vn/tin-tuc/wp-content/uploads/2022/10/Percutaneous-Nephrolithotomy-2020.pdf
Ngày tham khảo: 15/10/2022
-
Percutaneous Pyelolithotomy: A New Extraction Techniquehttps://www.tandfonline.com/doi/abs/10.1080/21681805.1976.11882084
Ngày tham khảo: 15/10/2022
-
The “mini-perc” technique: a less invasive alternative to percutaneous nephrolithotomyhttps://link.springer.com/article/10.1007/s003450050083
Ngày tham khảo: 15/10/2022
-
Ultra-mini percutaneous nephrolithotomy (UMP): one more armamentariumhttps://bjui-journals.onlinelibrary.wiley.com/doi/abs/10.1111/bju.12193
Ngày tham khảo: 15/10/2022
-
Janak D, Solanki R. Ultra-mini percutaneous nephrolithotripsy. J Endourol Videourol. 2013.https://www.liebertpub.com/doi/10.1089/vid.2013.0013
Ngày tham khảo: 15/10/2022
-
Skolarikos A, Dellis A. Tips to puncture the kidney using the triangular technique. In: Rane A, et al., editors. Practical tips in urology. London: SpringerVerlag; 2016.https://youmed.vn/tin-tuc/wp-content/uploads/2022/10/practical-tips-in-urology.pdf#page=414
Ngày tham khảo: 15/10/2022
-
TECHNIQUE AND COMPLICATIONS OF PERCUTANEOUS NEPHROSCOPY: EXPERIENCE WITH 557 PATIENTS IN THE SUPINE POSITIONhttps://www.auajournals.org/doi/full/10.1016/S0022-5347%2801%2962217-1
Ngày tham khảo: 15/10/2022
-
Complications in Percutaneous Nephrolithotomyhttps://www.sciencedirect.com/science/article/abs/pii/S0302283806013108
Ngày tham khảo: 15/10/2022
-
Vascular complications after Percutaneous nephrolithotomy: Are there any predictive factors?https://www.researchgate.net/publication/7751046_Vascular_complications_after_Percutaneous_nephrolithotomy_Are_there_any_predictive_factors
Ngày tham khảo: 15/10/2022