Ung thư biểu mô tuyến giáp thể nang: nguyên nhân, triệu chứng và điều trị

Nội dung bài viết
Ung thư tuyến giáp dạng nang là loại ung thư tuyến giáp thường gặp thứ hai sau ung thư tuyến giáp dạng nhú. Vậy bệnh này có nguy hiểm không, triệu chứng, chẩn đoán, điều trị và tiên lượng bệnh như thế nào? Hãy cùng tham khảo bài viết của Bác sĩ Đặng Thị Huyền Trang để hiểu rõ hơn về căn bệnh này nếu bạn mắc phải.
Tổng quan về ung thư biểu mô tuyến giáp thể nang
Tuyến giáp là tuyến nội tiết quan trọng nằm giữa cổ dưới sụn nhẫn, gồm thuỳ trái và thuỳ phải phân cách nhau bởi eo giáp. Chức năng tuyến giáp là sản xuất ra hormon giáp giúp cơ thể thực hiện những chuyển hóa khác nhau. Tuyến giáp được cấu tạo từ nhiều nang giáp – là đơn vị cấu trúc và chức năng của tuyến.
Các tế bào biểu mô lót ở mặt trong các nang có hình khối hoặc trụ tuỳ vào tình trạng hoạt động của nang, các tế bào này có thể phát triển bất thường và tạo nên bệnh ác tính tại tuyến giáp.
Ung thư tuyến giáp là một trong những khối u nội tiết thường gặp nhất và được phân chia thành loại ung thư biệt hoá tốt và loại kém biệt hoá. Ung thư loại biệt hoá tốt gồm ung thư tuyến giáp thể nhú và thể nang, ung thư loại kém biệt hoá gồm ung thư tuyến giáp dạng tủy và dạng không biệt hoá. Ung thư tuyến giáp dạng nhú là loại thường gặp nhất. Ung thư tuyến giáp thường gặp thứ hai, với ước tính chiếm khoảng 10-15% tất cả các ca ung thư tuyến giáp.1
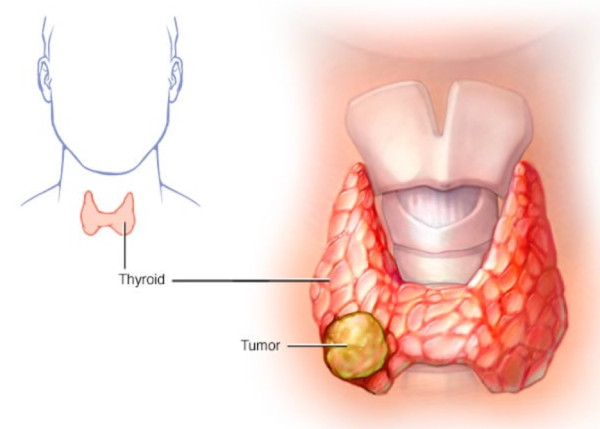
Nguyên nhân ung thư tuyến giáp thể nang
Tuyến giáp là tuyến đặc biệt nhạy với bức xạ ion hoá. Việc bộc lộ với bức xạ ion hoá có thể làm tăng 30% nguy cơ ung thư tuyến giáp. Một tiền sử từng phơi nhiễm vùng đầu cổ với tia X, đặc biệt trong thời niên thiếu, đã được công nhận là một yếu tố quan trọng góp phần dẫn đến ung thư tuyến giáp. 7% những cá nhân trong vụ đánh bom nguyên tử tại Nhật Bản mắc ung thư tuyến giáp. Tuy nhiên, việc tiếp xúc với phóng xạ từ tai nạn hạt nhân Chernobyl có liên quan đến gia tăng ung thư tuyến giáp dạng nhú hơn là dạng nang.2
Từ những năm 1920 đến những năm 1960, tia xạ tăng được sử dụng để điều trị các khối u và một số bệnh lành tính như mụn, lao ở cổ, ho mạn, tuyến ức phì đại… Khoảng 10% những người này ghi nhận mắc ung thư tuyến giáp sau đó 30 năm. Những bệnh nhân nhận được xạ trị vì ung thư vùng đầu cổ cũng tăng nguy cơ ung thư giáp. Phơi nhiễm với tia X khi chụp hình ảnh học chẩn đoán không làm tăng nguy cơ mắc ung thư tuyến giáp.2
Mặc dù ung thư dạng nang thường gặp tại những vùng hay gặp phình giáp, nhưng mối quan hệ giữa tăng hormon kích thích tuyến giáp (TSH) kéo dài và ung thư tuyến giáp dạng nang chưa được biết rõ. Một loạt báo cáo đã chỉ ra mối quan hệ giữa tình trạng thiếu hụt muối iot và tần suất ung thư giáp, và tỉ lệ ung thư tuyến giáp dạng nang giảm ở những vùng địa phương mắc phình giáp sau khi được bổ sung iot.2
Đỉnh tuổi khởi phát ung thư tuyến giáp dạng nang thường từ 40 đến 60 tuổi, bệnh thường gặp ở giới nữ hơn giới nam.3
Triệu chứng ung thư biểu mô tuyến giáp thể nang
Nhiều ung thư tuyến giáp thể nang là dưới lâm sàng. Bệnh cảnh thường gặp nhất một nhân tuyến giáp không triệu chứng hoặc một khối sờ thấy ở cổ. Đau hiếm khi là triệu chứng cảnh báo sớm ở ung thư tuyến giáp.2 Bệnh nhân có thể có triệu chứng suy giáp hoặc cường giáp kèm theo, nhưng thường nhất là không triệu chứng.1
Một vài bệnh nhân có thể ho dai dẳng, khó thở hoặc nuốt khó. Một số triệu chứng nghiêm trọng khác như đau, liệt dây thanh, ho ra máu hay khối u to lên nhanh chóng rất hiếm khi xảy ra.2
Ở thời điểm chẩn đoán, có 10-15% bệnh nhân phát hiện bệnh nhờ triệu chứng ở phổi hay xương (gãy xương tự phát) do bệnh đã di căn xa đến phổi, xương.2
Tiên lượng
Tỉ lệ tử vong do ung thư tuyến giáp vẫn giữ ổn định dù tần suất măc mới đang tăng. Đây là một trong những ung thư gây tử vong thấp nhất. Theo số liệu tại Hoa Kỳ năm 2017, ước tính có khoảng 2010 số ca tử vong do ung thư tuyến giáp so với hơn 150.000 ca tử vong do ung thư phổi. Ung thư tuyến giáp dạng nang có tiên lượng xấu hơn so với ung thư tuyến giáp dạng nhú vì bệnh dễ di căn xa và thường được chẩn đoán ở giai đoạn tiến xa hơn.1
Thậm chí, khi ung thư tuyến giáp dạng nang đã di căn xa, tần suất di căn hạch vẫn không thường gặp, ước tính ít hơn 10%. Trái lại, một số nghiên cứu báo cáo không có khác biệt về tiên lượng giữa ung thư tuyến giáp dạng nang và dạng nhú khi kiểm soát các yếu tố tuổi và giới tính.
Tỉ lệ sống còn tại thời điểm 10 năm của ung thư tuyến giáp dạng nang phụ thuộc vào mức độ xâm lấn. Cho những ung thư vi xâm lấn, tỉ lệ sống còn 10 năm được báo cáo 98% và những trường hợp ung thư dạng nang xâm lấn, tỉ lệ này là 80%. Tỉ lệ tử vong ở ung thư tuyến giáp dạng nang dao động từ 5 đến 15% và những ca bệnh đã xâm lấn vỏ bao có tiên lượng xấu hơn so với những ca chưa xâm lấn.1
Khi nào cần gặp bác sĩ?
Tần suất ung thư tuyến giáp đang tăng trong vai thập kỷ qua do việc chẩn đoán quá mức. Năm 2017, cơ quan Y tế dự phòng Mỹ khuyến cáo không nên tầm soát ung thư tuyến giáp bằng khám vùng cổ hay siêu âm ở người không có triệu chứng. Năm 2015, hiệp hội tuyến giáp Mỹ khuyến cáo nên theo dõi tích cực những ung thư tuyến giáp nguy cơ thấp với một loạt siêu âm và chưa cần phẫu thuật ở những bệnh nhân này. Tổ chức này cũng đưa ra hướng dẫn vào năm 2015, không sinh thiết những nhân giáp có kích thước nhỏ hơn 1 cm.1

Xét nghiệm cần thực hiện
Theo hướng dẫn gần đây của Mạng lưới Ung thư Quốc gia Mỹ (National Comprehensive Cancer Network, còn gọi tắt là NCCN), các bệnh nhân có nhân giáp nên được đo TSH và siêu âm tuyến giáp và cổ. Nếu bạn có nhân giáp và mức TSH thấp, bác sĩ sẽ chỉ định thêm xạ hình tuyến giáp.
Nếu phát hiện nhân tăng hoạt động (nhân nóng) trên xạ hình tuyến giáp, bạn sẽ được đánh giá thêm về tình trạng nhiễm độc giáp. Nếu bạn có nhân giáp giảm chức năng (nhân lạnh), và mức TSH bình thường hoặc tăng. Bác sĩ sẽ chỉ định thêm chọc hút kim nhỏ để có bằng chứng tế bào học. Trên tờ phiếu kết quả giải phẫu bệnh, khoảng 15-40% các mẫu chọc hút bằng kim nhỏ cho chẩn đoán tế bào học là tân sinh dạng nang nghi ngờ ác tính.2
Xét nghiệm hình ảnh
Siêu âm vùng cổ và chọc hút kim nhỏ hoặc sinh thiết lõi kim dưới hướng dẫn siêu âm thường được sử dụng để chẩn đoán ung thư biểu mô tuyến giáp. Trên siêu âm, hình ảnh ung thư tuyến giáp thường là các nhân đặc phản âm kém với thành phần vi vôi hoá, bờ kém đều, tăng sinh mạch máu. Hình ảnh CT hay MRI hữu ích trong đánh giá chi tiết xâm lấn ngoài tuyến giáp. Các mẫu lấy từ chọc hút kim nhỏ hay sinh thiết lõi kim được quan sát dưới kính hiển vi để xác nhận chẩn đoán mô bệnh học.1
Siêu âm
Siêu âm là phương tiện hình ảnh học đầu tiên được thực hiện ở những bệnh nhân nghi ngờ ung thư tuyến giáp. Siêu âm là phương tiện không xâm lấn và rẻ tiền, là phương tiện nhạy nhất để xác định sang thương tuyến giáp và kích thước của nó. Siêu âm đặc biệt khi các tổn thương tại chỗ khó sờ chạm và ở vị trí sâu. Trên siêu âm có thể xác định được tổn thương dạng nang hay dạng đặc và có thể xác định sự hiện diện các vi vôi hoá.
Tính chính xác của siêu âm trong phân loại một nhân giáp dạng nang, đặc hay hỗn hợp là gần 90%. Siêu âm còn giúp hướng dẫn chọc hút tế bào bằng kim nhỏ. Nhược điểm của siêu âm tuyến giáp là không thể phân biệt thực sự một nhân giáp lành và nhân giáp ác.
Siêu âm Doppler màu có thể cung cấp thêm thông tin về phân bố mạch máu hữu ích cho việc phân biệt tổn thương tuyến giáp lành hay ác trước mổ. Trước khi có sự xuất hiện của sinh thiết bằng chọc hút bằng kim nhỏ, xạ hình tuyến giáp với technetium Tc99 hoặc Iot phòng xạ (I-131 hoặc I-23) được lựa chọn đầu tiên để đánh giá nhân giáp. Xạ hình tuyến giáp không nhạy và chuyên như chọc hút tế bào bằng kim nhỏ trong phân biệt nhân lành tính và nhân ác tính.2
Xạ hình tuyến giáp
Xạ hình tuyến giáp với Tc99 có tỉ lệ sai sót cao. Tc99 có thời gian bán huỷ ngắn và không thể xác định được chức năng của nhân giáp.2
Iot phóng xạ được bắt giữ và tổ chức lại trong tuyến giáp nên có thể được sử dụng để đánh giá chức năng nhân giáp. Những chế phẩm chưa iot và hải sản nên được kiêng trước khi thực hiện xét nghiệm này. Thời gian chụp xạ hình Iot tuyến giáp cần khoảng 20-40 phút sau tiêm tĩnh mạch Iot phóng xạ. Trong 90% các trường hợp, các nhân lành là nhân nóng vì chúng tăng chức năng và tăng bắt Iot phóng xạ. Hầu hết các nhân giáp ác tính là nhân lạnh vì chúng không có chức năng sinh lý.2
Xạ hình tuyến giáp hữu ích và chuyên biệt trong đánh giá vị trí u tuyến giáp trước mổ và giúp xác định mô tuyến giáp còn lại ngay sau phẫu thuật. Phương tiện này cũng thường được sử dụng để theo dõi bệnh tái phát hoặc di căn.2
X quang ngực, CT scan và MRI thường không được sử dụng trong đánh giá ban đầu một nhân giáp, ngoại trừ bệnh của bạn đã thực sự di căn tại thời điểm chẩn đoán. Những phương tiện hình ảnh này thường được làm sau những xét nghiệm bước đầu, để đánh giá trước phẫu thuật.2
Chọc hút tế bào bằng kim nhỏ
Chọc hút tế bào bằng kim nhỏ được xem là thủ thuật chấn đoán hàng đầu một nhân giáp. Đây là phương tiện khá an toàn và xâm lấn tối thiểu. Chỉ định thực hiện sinh thiết bằng kim nhỏ (FNAB) tuỳ thuộc vào kích thước và những đặc điểm ghi nhận trên siêu âm của nhân giáp: Theo NCCN, FNAB khi nhân >1 cm rất nghi ngờ trên siêu âm, ≥ 1,5 cm nhân nghi ngờ trung bình trên siêu âm và ≥2,5 cm nghi ngờ ít trên siêu âm. Theo ATA, FNAB cho những nhân >0,5 cm đường kính. Còn theo ESMO, FNAB cho những nhân >1 cm.2
Điều trị ung thư tuyến giáp thể nang
Điều trị và quản lý ung thư tuyến giáp dạng nang phụ thuộc vào giai đoạn tại thời điểm chẩn đoán. Hệ thống TNM thường được sử dụng để phân loại ung thư tuyến giáp biệt hoá tốt (gồm cả ung thư tuyến giáp dạng nang):2
- Yếu tố T dùng để mô tả kích thước khối u: Tx chỉ khối u nguyên phát không thể đánh giá.
- T0 nghĩa là u không sờ được.
- T1 khi u nhỏ hơn 1 cm.
- T2 khi u từ 1 đến 4 cm.
- T3 chỉ các u lớn hơn 4 cm.
- T4 khi u với kích thước bất kỳ đã xâm lấn ngoài tuyến giáp.
- Yếu tố N dùng để mô tả tình trạng hạch bạch huyết
- Nx có nghĩa hạch bạch huyết vùng không đánh giá được.
- N1 khi có hạch cổ cùng bên u.
- N2 khi có hạch cổ đối bên hoặc cả 2 bên và cuối cùng N3 khi hạch cổ dính.
- M chỉ tình trạng di căn với M0 nghĩa là không có di căn xa và M1 khi có di căn xa. Ung thư tuyến giáp dạng nang được xếp giai đoạn từ I đến IV.
Giai đoạn I ở những người dưới 45 tuổi khi T, N bất kỳ và M0 và ở những người trên 45 tuổi khi T1, N0, M0. Giai đoạn II ở những người dưới 45 tuổi với bất kỳ T, N, M1, còn những người trên 45 xếp giai đoạn II khi T2, N0, M0. Giai đoạn III được mô tả ở những người trên 45 tuổi khi T4, N0, M0. Giai đoạn IV được mô tả khi bất kỳ T, N và M1. Ngoài hệ thống TNM, ung thư tuyến giáp dạng nang còn được phân nguy cơ tái phát sau mổ cắt toàn bộ tuyến giáp và uống Iot phóng xạ theo ATA (hiệp hội tuyến giáp Mỹ).2
Ung thư tuyến giáp dạng nang với đặc tính vi xâm lấn được điều trị với cắt thuỳ và eo tuyến giáp, nhưng ung thư tuyến giáp dạng nang xâm lấn, cắt giáp toàn phần, diệt giáp bằng uống iot phóng xạ, và dùng thuốc ức chế tuyến giáp là được khuyến cáo. Một nghiên cứu đã báo cáo những ung thư tuyến giáp dạng nang tăng gấp 2,1 lần nguy cơ tái phát nếu không sử dụng iot phòng xạ sau cắt giáp toàn phần. Do đó, điều trị tiêu chuẩn là cắt giáp toàn phần, theo sau bởi diệt giáp bằng iot phóng xạ.1
Sau mổ 4-6 tuần, bạn sẽ được chỉ định Iot phóng xạ để phát hiện và diệt mô giáp còn lại, liệu pháp được chỉ định cho đến khi không còn bắt Iot phòng xạ. Iot phóng xạ sau phẫu thuật thường được chỉ định cho những bệnh nhân có một trong các tiêu chuẩn sau: bệnh đa ổ, kích thước u ≥ 4 cm, xâm lấn ngoài tuyến giáp, di căn hạch, di căn xa.2
Những bệnh nhân đã di căn đến xương, mô mềm, xạ trị, hoá trị hoặc cả 2 được chỉ định sau mổ cắt toàn bộ tuyến giáp. Hoá trị giúp kiểm soát sự tiến triển u và kéo dài thời gian sống không bệnh tiến triển với các thuốc ức chế tyrosine kinase như sorafenib, lenvatinib, vandetanib và carbazaninib.1
Phẫu thuật
Phẫu thuật là phương thức điều trị triệt để cho ung thư tuyến giáp. Những bệnh nhân ung thư tuyến giáp dạng nang trẻ hơn 40 tuổi, kích thước nhân <1 cm, bờ rõ, xâm lấn tối thiểu, ở một bên tuyến giáp có thể điều trị với cắt bán phần tuyến giáp và cắt eo giáp. Cắt tuyến giáp gần trọn gần đây được ưa chuộng vì có tỉ lệ biến chứng về suy tuyến cận giáp hay tổn thương thần kinh quặt ngược thấp hơn và cắt toàn bộ tuyến giáp cũng không chỉ ra cải thiện hơn cắt gần trọn tuyến giáp về kết cục lâu dài. Nên cắt toàn bộ tuyến giáp ở những bệnh nhân ung thư tuyến giáp dạng nang lớn hơn 40 tuổi và ở bất kỳ bệnh nhân nào có u ở 2 thuỳ, hơn thế, cũng nên cắt toàn bộ tuyến giáp ở bệnh nhân có nhân giáp và có tiền căn xạ trị trước đó. Một số nghiên cứu chỉ ra tỉ lệ tái phát thấp hơn và cải thiện thời gian sống còn ở những bệnh nhân trải qua cắt toàn bộ tuyến giáp. Phương thức phẫu thuật này còn áp dụng được cho những trường hợp bệnh tái phát, di căn, hoặc những ca phát hiện ung thư tuyến giáp dạng nang trên kết quả giải phẫu bệnh sau mổ mà trước đó đã cắt một thuỳ tuyến giáp với hoặc không cắt eo giáp. Ngoài mổ mở, hiện tại một số kỹ thuật mổ xâm lấn tối thiểu đã phát triển và ngày càng được áp dụng rộng rãi như mổ nội soi tuyến giáp, cắt tuyến giáp nội soi qua ngã nách, phẫu thuật robot cắt tuyến giáp.2
Xạ trị ngoài
Những ca bệnh đại thể không cắt được (xâm lấn rộng đến những cấu trúc xung quanh như khí quản, thực quản, mạch máu lớn, trung thất và /hoặc mô liên kết xung quanh) hoặc bệnh còn lại sau mổ không bắt Iot phóng xạ mà bệnh tiến triển tại chỗ, xạ trị ngoài được chỉ định để quản lý những bệnh nhân này. Lên kế hoạch xạ trị cẩn thận (thường sử dụng nhiều trường chiếu) để giảm tối đa biến chứng do xạ. Cuối cùng, liệu pháp xạ trị còn có thể được chỉ định để giảm đau trong những tình huống di căn xương.2
Hóa trị
Hoá trị với phác đồ 2 thuốc Cisplatin và Doxorubicin cho một hiệu quả hạn chế với thời gian duy trì đáp ứng ngắn. Bởi vì khả năng độc tính cao của 2 thuốc trên, nên hoá trị chỉ nên cân nhắc ở những bệnh nhân bệnh toàn thân với tái phát hoặc tiến triển bệnh. Liệu pháp này còn có thể giúp cải thiện chất lượng cuộc sống ở những bệnh nhân di căn xương. Hiện vẫn chưa có phác đồ hoá trị chuẩn cho ung thư tuyến giáp dạng nang di căn xa.2
Ung thư tuyến giáp dạng nang là tổn thương có nhiều mạch máu. Ở những bệnh nhân di căn xương mà kiểm soát đau không được bằng xạ trị. Giảm nhẹ, thuyên tắc mạch của u có thể nên được cân nhắc.2
Biến chứng ung thư tuyến giáp thể nang
Biến chứng gây lo lắng nhất của các trường hợp ung thư tuyến giáp dạng nang là di căn. Các nghiên cứu báo cáo di căn hầu hết xảy ra ở xương, phổi, và hạch. Trong một nghiên cứu được thực hiện bởi tác giả Parasmeswaran, 42% các ca di căn đến xương, 33% di căn đến phổi và 8% căn hạch. Tần suất di căn xa trong ung thư tuyến giáp dạng nang ước tính khoảng 6 đến 20%.
Những biến chứng khác liên quan đến phẫu thuật. Tổn thương dây thần kinh quặt ngược gây khàn tiếng có thể do sai sót trong quá trình phẫu thuật hoặc do bướu xâm lấn đến. Một số biến chứng khác như bầm máu tụ hay sẹo lồi.
Bởi vì các bệnh nhân được phẫu thuật cắt toàn bộ tuyến giáp nên tình trạng suy giáp sẽ diễn ra sau điều trị, do đó bạn sẽ được bác sĩ chỉ định bổ sung hormon tuyến giáp tổng hợp bằng đường uống.1
Hãy nói chuyện với bác sĩ của bạn về bất kỳ mối quan tâm nào của bạn về ung thư tuyến giáp dạng nang, bao gồm cả những triệu chứng bất thường bạn gặp phải và phương pháp điều trị nào phù hợp với bạn. Hy vọng bài viết đã mang đến cho bạn những kiến thức bổ ích về ung thư tuyến giáp thể nang.
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
-
Follicular Thyroid Cancerhttps://www.ncbi.nlm.nih.gov/books/NBK539775/
Ngày tham khảo: 18/09/2022
-
Follicular Thyroid Carcinomahttps://emedicine.medscape.com/article/278488-overview#a7
Ngày tham khảo: 18/09/2022
-
Cancer Stat Facts: Thyroid Cancerhttps://seer.cancer.gov/statfacts/html/thyro.html
Ngày tham khảo: 18/09/2022