Ung thư cổ tử cung có chết không?

Nội dung bài viết
Ung thư cổ tử cung là bệnh lý ung thư phụ khoa thường gặp nhất ở phụ nữ. Bệnh gây nhiều triệu chứng và biến chứng ảnh hưởng nặng nề lên cuộc sống người bệnh. Khi người bệnh được chẩn đoán ung thư cổ tử cung thì một câu hỏi khiến nhiều người lo sợ và quan tâm là “ung thư cổ tử cung có chết không?” Vậy thực hư của vấn đề này như thế nào hãy cùng Bác sĩ Nguyễn Thị Thủy tìm hiểu qua bài viết dưới đây.
Ung thư cổ tử cung có chết không?
Ung thư cổ tử cung là bệnh lý ung thư ác tính nguy hiểm do sự tăng sinh bất thường của các tế bào mô tuyến tại cổ tử cung (nằm ở đầu tử cung, nối âm đạo và tử cung). Nếu không được điều trị, mô ung thư sẽ ngày càng phát triển, xâm lấn và chèn ép các cấu trúc xung quanh hay ở giai đoạn cuối ung thư di căn tới các cơ quan khác và có thể gây tử vong cho người bệnh.

Tại sao ung thư cổ tử cung có thể gây tử vong?
Trong giai đoạn sớm, ung thư thường có ít triệu chứng và những triệu chứng này cũng không quá nghiêm trọng, ít khi gây ra tử vong. Người bệnh có thể xuất huyết âm đạo, ra dịch âm đạo bất thường hay đau bụng dưới âm ỉ.1
Khi ung thư tiến triển, xâm lấn các cơ quan xung quanh gây rối loạn chức năng những cấu trúc này, đặc biệt là niệu quản. Nếu mô ung thư xâm lấn sang hai bên đến chu cung, vách chậu, niệu quản sẽ gây siết chặt niệu quản dẫn tới thận ứ nước, vô niệu, suy thận. Nếu không được phát hiện và điều trị kịp thời người bệnh sẽ chết vì suy thận, đây là biến chứng thường gặp và nguy hiểm nhất của ung thư cổ tử cung, nguyên nhân chính dẫn tới tử cung trong bệnh lý ung thư này.1
Các biến chứng khác có thể gặp khi ung thư tiến triển gồm:
- Rò trực tràng – âm đạo.
- Rò bàng quang – trực tràng.
- Thiếu máu.
- Nhiễm trùng.
Những tình trạng này gây ảnh hưởng nặng nề lên chất lượng cuộc sống người bệnh nhưng đơn thuần thì thường không gây tử vong. Khi các biến chứng này kết hợp với diễn tiến nặng hơn bệnh lý nền của người bệnh như đái tháo đường, tăng huyết áp, suy giảm miễn dịch,… thì có thể sẽ dẫn tới tử vong.
Tỉ lệ tử vong do ung thư cổ tử cung
Thế giới
Ung thư cổ tử cung là một trong bốn loại thường gặp nhất và cũng là một trong bốn loại ung thư gây tử vong nhiều nhất ở phụ nữ. Theo số liệu của Cơ quan nghiên cứu ung thư quốc tế (GLOBOCAN), tỉ lệ mắc bệnh và tỉ lệ tử vong cho 36 loại ung thư khác nhau từ 185 quốc gia và vùng lãnh thổ trên toàn thế giới như sau:2 3
| 2018 | 2020 | |
| Số ca mắc mới | 570.000 ca | 604.000 ca |
| Số ca tử vong | 311.000 ca | 342.000 ca |
Điều này chứng tỏ tỉ lệ mắc và tử vong do ung thư cổ tử cung đang tăng dần.
Việt Nam
Tại Việt Nam, số lượng ca mắc mới năm 2020 là 4 132 ca, chiếm 2.3% trong đó có 2 223 trường hợp tử vong, xếp thứ 12 trong các loại ung thư.4
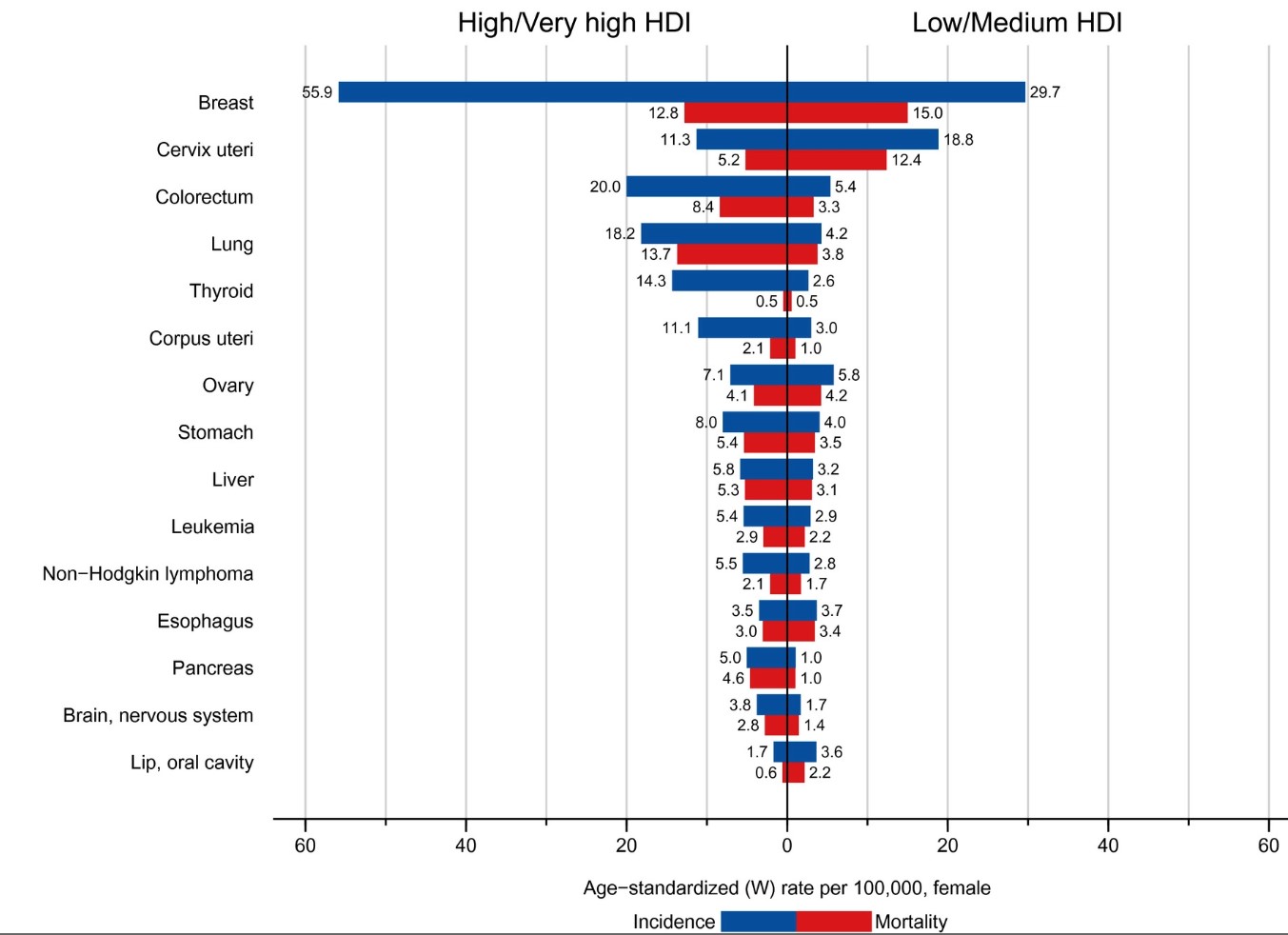
Như vậy, theo Tổ chức Y tế Thế giới, tính chung tỉ lệ tử vong do ung thư cổ tử cung ở nữ giới năm 2020 là 13.3/100 000, nghĩa là cứ 100 000 người mắc ung thư cổ tử cung thì có 13 người tử vong. Khoảng 90% các trường hợp tử vong xảy ra ở các quốc gia có thu thập thấp và trung bình mà cao nhất ghi nhận ở các quốc gia châu Phi. Nguyên nhân có lẽ do giới hạn trong các chương trình tầm soát, ung thư thường được phát hiện ở giai đoạn trễ khi bệnh đã diễn tiến nặng, hạn chế trong các phương thức điều trị (phẫu thuật, hóa trị và xạ trị).5
Biểu đồ: Tỉ lệ mắc mới và tỉ lệ tử vong của ung thư cổ tử cung cao hơn ở các nước có chỉ số HDI trung bình hoặc thấp so với các nước HDI cao hoặc rất cao:
Những yếu tố ảnh hưởng đến tỷ lệ mắc mới và tử vong do ung thư cổ tử cung
Ở các quốc gia thu nhập cao, tỉ lệ ung thư cổ tử cung thấp hơn do chương trình tiêm ngừa HPV đầy đủ, phụ nữ được tầm soát ung thư cổ tử cung thường xuyên và được điều trị đầy đủ. Chương trình tầm soát cho phép phát hiện và điều trị khi các tổn thương tiền ung thư chưa chuyển thành ung thư thực sự.5
Một tin vui là tỉ lệ mắc mới và tỉ lệ tử vong do ung thư cổ tử cung đã giảm trên đa số các khu vực trên toàn thế giới trong một vài thập kỉ qua, đặc biệt là ở khu vực châu Âu, Châu Đại Dương và Bắc Mỹ. Sự sụt giảm này được cho là có song hành với nhiều yếu tố như:5
- Sự phát triển kinh tế xã hội: đời sống nâng cao, thông tin kiến thức nhiều hơn, mọi người có ý thức phòng bệnh và chữa bệnh.
- Giảm nguy cơ nhiễm HPV kéo dài (hiệu quả từ chương trình tiêm vaccine HPV).
- Tăng vệ sinh cá nhân.
- Giảm tỷ lệ sinh.
- Giảm tỷ lệ các bệnh lý lây qua đường sinh dục.
Chiến lược loại bỏ ung thư cổ tử cung của WHO
WHO đã thông qua chiến lược toàn cầu nhằm đẩy nhanh việc loại bỏ ung thư cổ tử cung như một vấn đề sức khỏe cộng đồng. Một quốc gia được xem đã loại trừ được và gần như bỏ qua câu hỏi ung thư cổ tử cung có chết không khi đạt ngưỡng dưới 4 trường hợp mắc ung thư cổ tử cung trên 100.000 phụ nữ mỗi năm. Để đạt được ngưỡng này vào cuối thế kỷ XXI, WHO đã đặt ra các mục tiêu 90-70-90 cần đạt được vào năm 2030 và phải được duy trì (WHA 73.2). Chiến lược này bao gồm 3 mục tiêu sau:5
- Tiêm chủng cho 90% bé gái trước 15 tuổi.
- Sàng lọc 70% phụ nữ ít nhất hai lần trong độ tuổi từ 35 đến 45 tuổi.
- Điều trị ít nhất 90% tất cả các tổn thương tiền ung thư được phát hiện trong quá trình sàng lọc.
Phân loại ung thư cổ tử cung theo từng giai đoạn
Ung thư cổ tử cung có chết không là câu hỏi phụ thuộc vào việc điều trị ở mỗi cá nhân. Bệnh diễn tiến lâu tại chỗ tại vùng, ít cho di căn xa nên mô thức điều trị chính là phẫu và xạ trị. Hóa trị dùng cho các trường hợp bệnh tiến xa, di căn xa hay tái phát. Trước khi xây dựng phác đồ điều trị cụ thể, bác sĩ sẽ cân nhắc nhiều yếu tố khác nhau để đưa ra quyết định cuối cùng nhằm đảm bảo lợi ích điều trị tối ưu nhất cho người bệnh.1
Ung thư cổ tử cung được phân giai đoạn dựa vào nhiều yếu tố như kích thước bướu (độ sâu xâm lấn mô đệm, đường kính tối đa), tình trạng xâm lấn xung quanh (chu cung, vách chậu, âm đạo), tình trạng suy thận vào di căn hạch chậu, hạch cạnh động mạch chủ bụng.
Bảng phân loại của Liên đoàn sản phụ khoa thế giới FIGO năm 2018 là một trong những hệ thống phân loại thường được các Bác sĩ Ung thư Việt Nam sử dụng để chẩn đoán giai đoạn cho người bệnh từ đó đưa ra phác đồ điều trị phù hợp. Chính vì vậy nguyên tắc điều trị ung thư cũng sẽ được xây dựng theo từng giai đoạn cụ thể.6
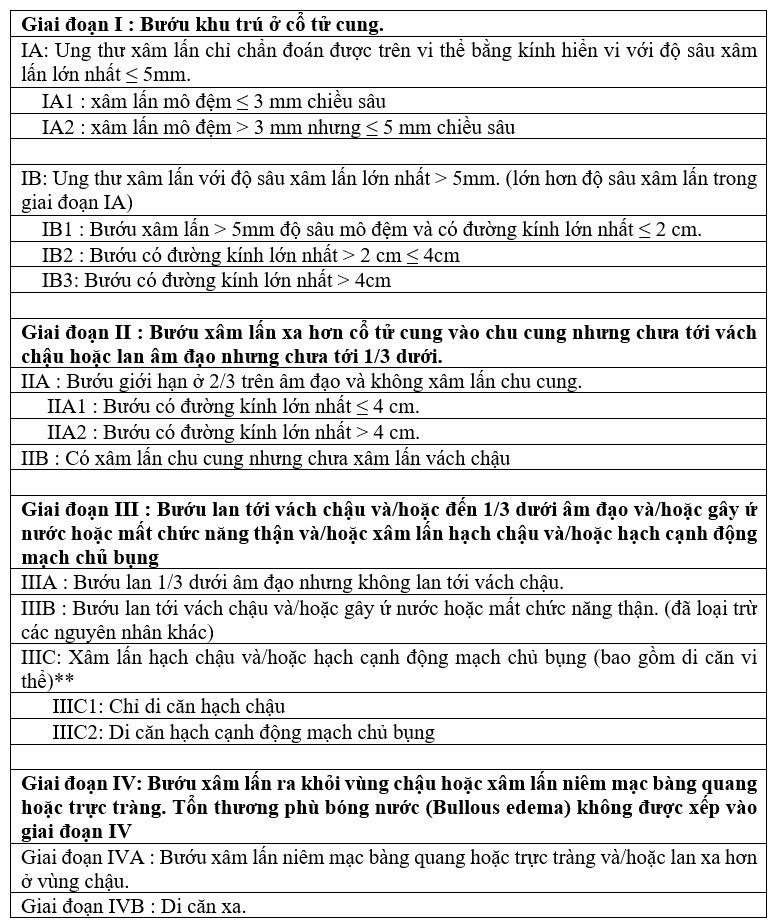
Điều trị ung thư cổ tử cung theo từng giai đoạn bệnh
Nguyên tắc điều trị:1 7 8 9
Giai đoạn tiền ung thư, IA1: Phẫu thuật.
Phẫu thuật cho giai đoạn này có thể là khoét chóp hoặc cắt tử cung đơn giản.
Giai đoạn IA2, IB1, IB2, IIA1
Có thể cân nhắc phẫu thuật hoặc xạ trị tùy vào từng trường hợp cụ thể. Các nghiên cứu cho thấy phẫu trị hay xạ trị cho giai đoạn này có kết quả tương tự nhau nên phác đồ điều trị sẽ được các bác sĩ đưa ra sau khi đã hội chẩn cân nhắc các mặt ưu và nhược điểm riêng của từng phương pháp phù hợp với người bệnh.
Phẫu thuật
Phẫu thuật đối với giai đoạn này là phẫu thuật cắt tử cung tận gốc và nạo hạch chậu 2 bên hay còn gọi là phẫu thuật Wertheim – Meigs. Sau khi phẫu thuật, mô bệnh phẩm sẽ được đánh giá chuyên sâu về giải phẫu bệnh (xâm lấn 1/3 bề mặt – giữa – sâu mô đệm, tình trạng xâm lấn mạch lympho mạch máu, diện cắt bướu, di căn hạch,…), từ đó bác sĩ sẽ đánh giá nguy cơ tái phát để chỉ định điều trị hỗ trợ sau phẫu thuật.
- Nếu nguy cơ tái phát trung bình, người bệnh sẽ cần xạ trị bổ túc sau mổ.
- Nếu nguy cơ tái phát cao, người bệnh sẽ cần hóa xạ trị đồng thời bổ túc sau mổ.
Một số trường hợp đặc biệt đối với người bệnh còn mong muốn có con và bướu < 2 cm thì có thể cân nhắc phẫu thuật cắt cổ tử cung tận gốc và nạo hạch chậu hai bên thay vì cắt tử cung tận gốc nhằm giữ lại tử cung cho người bệnh.
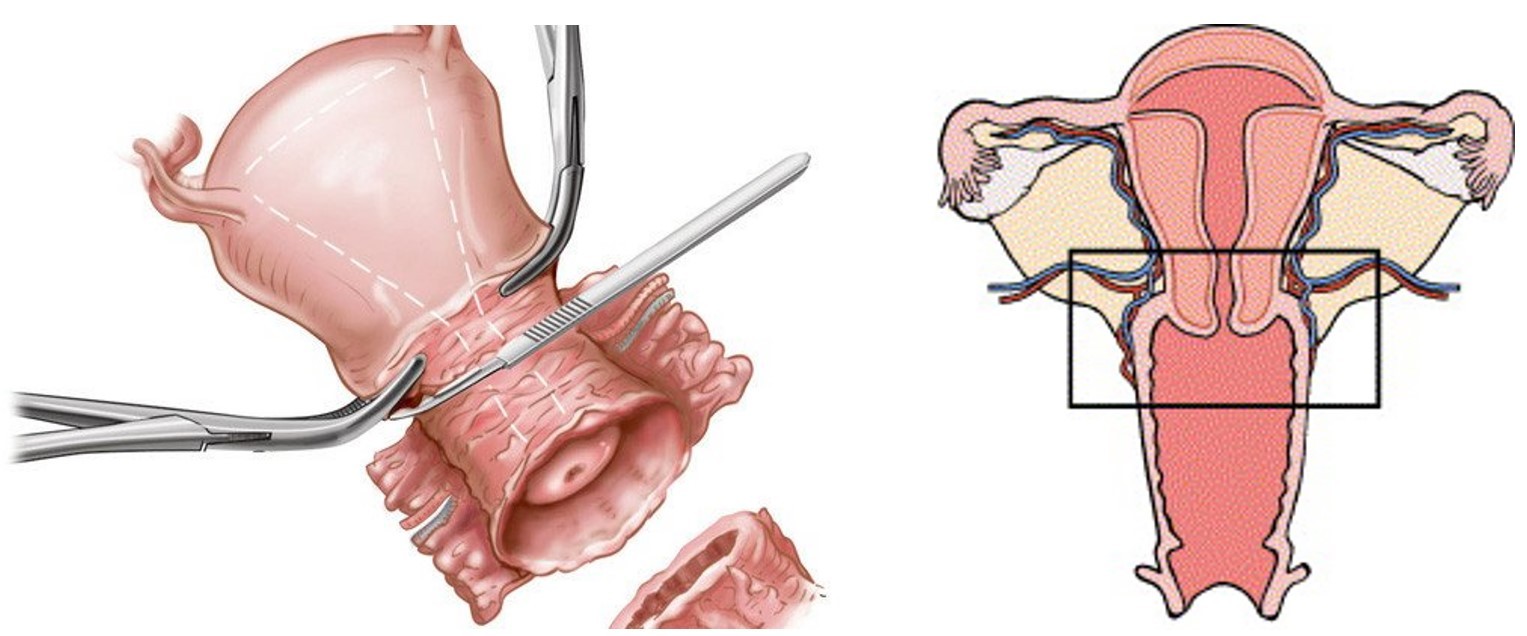
Xạ trị
Xạ trị cho ung thư giai đoạn này có thể áp dụng:
- Xạ trị đơn thuần (Chỉ xạ trị không phẫu thuật) bao gồm kết hợp xạ trị ngoài và xạ trị trong (xạ trị áp sát).
- Xạ trị tiền phẫu: xạ trị áp sát sau đó phẫu thuật: cắt tử cung tận gốc và nạo hạch chậu hai bên.
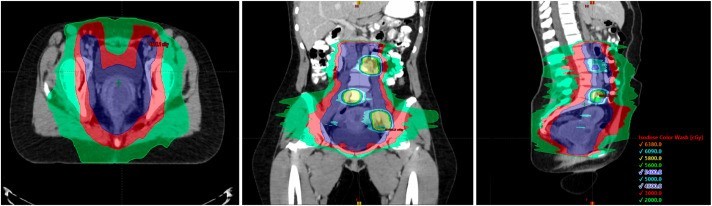
Giai đoạn IB3, IIA2, IIB, giai đoạn III và IVA
Kết hợp hoá trị và xạ trị đồng thời là phác đồ điều trị tiêu chuẩn.
Giai đoạn di căn IVB
Hóa xạ trị giảm nhẹ. Lúc này mục tiêu điều trị không phải để điều trị hết bệnh mà là giảm nhẹ các triệu chứng cho người bệnh và kéo dài thời gian sống.
Phòng ngừa ung thư cổ tử cung
Phòng ngừa bằng cách tiêm phòng1 9
Khi được chẩn đoán mắc bệnh, nữ giới thường đặt ra nhiều câu hỏi. Trong đó có “Ung thư cổ tử cung có chết không?”. Theo tổ chức Y tế Thế giới, hơn 95% ung thư cổ tử cung có nguyên nhân do virus HPV. Chính vì vậy chiến lược phòng ngừa hiệu quả nhất để bảo vệ cơ thể khỏi căn bệnh nguy hiểm này là tiêm ngừa vaccine HPV.
Có 3 loại vaccine HPV thường thấy hiện nay bao gồm: vaccine nhị giá (ngừa virus HPV type 16 và 18), vaccine tứ giá (ngừa 4 type HPV virus gồm 16, 18, 6 và 11) và mới nhất là vaccine cửu giá (ngừa 9 loại virus HPV khác nhau gồm 16, 18, 6, 11, 31, 33, 45, 52, 58). Trong đó virus HPV 16, 18 là nguyên nhân gây nên đến 70% số trường hợp ung thư cổ tử cung, do vậy đây cũng là hai type HPV nhiễm thường gặp nhất trên người bệnh mắc ung thư cổ tử cung.
Ngoài ra các type còn lại đa số đều là type nguy cơ cao gây ung thư cổ tử cung, đồng thời là nguyên nhân của các bệnh lý lây nhiễm qua đường tình dục như mồng gà hay mụn cóc sinh dục. Do vậy khi được tiêm ngừa đủ liều vaccine cửu giá thì người bệnh đã giảm 90% nguy cơ ung thư cổ tử cung và 90% nguy cơ bị mồng gà và mụn cóc sinh dục.
Lịch tiêm phòng ung thư cổ tử cung
Lịch tiêm ngừa
Tuỳ vào thời điểm bắt đầu tiêm vaccine mà một liệu trình tiêm có thể 2 hay 3 mũi, độ tuổi tiêm chủng được khuyến cáo cho cả nữ giới và nam giới là từ 9-26 tuổi. Tổ chức Y tế Thế giới khuyến cáo tiêm vaccine càng sớm cho trẻ thì tác dụng càng cao. Trẻ nhỏ hơn 15 tuổi có thể tiêm 2 liều, cách nhau 6 tháng, trường hợp bắt đầu tiêm ngừa sau 15 tuổi thì phải tuân thủ lịch tiêm gồm 3 mũi trong vòng 6 tháng. Lịch tiêm thông thường cho người từ 15 tuổi áp dụng cho vaccine nhị giá và tứ giá như sau:9
- Mũi một: tiêm tháng thứ nhất.
- Mũi hai: tiêm cách mũi một 2 tháng.
- Mũi ba: Tiêm cách mũi thứ hai 4 tháng.
Một số thắc mắc về tiêm ngừa HPV
Lịch tiêm chủng của vaccine HPV cửu giá có thể gồm 1, 2 hay 3 mũi tuỳ vào tiền căn tiêm ngừa trước đây của người đó và thay đổi theo lịch tiêm chủng của các quốc gia. Có một số điểm mà người dân thường thắc mắc khi tiêm vaccine HPV bao gồm: Nam giới có tiêm vaccine HPV được không hay sau 26 tuổi còn được tiêm không, nếu mũi tiêm ba cách quá xa hai mũi đầu thì có ảnh hưởng đến hiệu quả không, đã nhiễm HPV rồi có cần tiêm vaccine nữa không,…
Tuỳ vào từng trường hợp cụ thể của người tham gia tiêm ngừa và chính sách tiêm ngừa của quốc gia mà câu trả lời sẽ khác nhau, chính vì vậy tốt nhất hãy đến các trung tâm tiêm ngừa để được các bác sĩ tư vấn kĩ hơn để có liệu trình tiêm phù hợp và đạt hiệu quả tối ưu nhất.
Mức độ hiệu quả của vaccine HPV
Vaccine HPV giúp giảm đáng kể nguy cơ ung thư cổ tử cung nhưng không thể phòng ngừa 100% vì trên thực tế có rất nhiều type HPV virus khác nhau và không có loại vaccine nào phòng ngừa hết tất cả các type. Chính vì vậy cần duy trì lối sống lành mạnh và tham gia chương trình tầm soát định kì.
Tầm soát ung thư cổ tử cung
Hiện nay các phương pháp tầm soát ung thư cổ tử cung có hiệu quả và đang được cấp phép sử dụng gồm: Pap – smear (phết mẫu tế bào học cổ tử cung), HPV-DNA test, VIA (Visual Inspection Acetic acid) (Quan sát cổ tử cung trực tiếp có sử dụng acid acetic). Tuỳ theo độ tuổi và điều kiện nơi thực hiện tầm soát cũng như chương trình tầm soát được áp dụng mà phương thức sử dụng và lịch tầm soát có thể khác nhau.
Theo hướng dẫn của Bộ Y tế về sàng lọc ung thư cổ tử cung năm 2019, đối tượng nên được tầm soát là phụ nữ từ 21 tuổi trở lên, đã quan hệ tình dục, trong đó ưu tiên cho đối tượng phụ nữ nguy cơ cao từ 30 đến 50 tuổi. Phụ nữ trong độ tuổi từ 21-65 tuổi sẽ sàng lọc theo phác đồ, nếu sau 3 lần xét nghiệm sàng lọc liên tiếp đều cho kết quả âm tính thì có thể giãn thời gian sàng lọc mỗi chu kì thêm 1-2 năm. Đối với phụ nữ trên 65 tuổi có thể dừng sàng lọc nếu đạt:9
- Ít nhất 3 lần sàng lọc có kết quả âm tính hoặc
- Ít nhất 2 lần sàng lọc đồng thời bằng tế bào học và HPV DNA Test có kết quả âm tính, hoặc
- Không có kết quả bất thường xét nghiệm trong vòng 10 năm trước, hoặc
- Đã cắt tử cung toàn phần vì bệnh lý lành tính.
Lịch tầm soát
Lịch tầm soát cụ thể cho phụ nữ từ 25 đến 65 tuổi theo khuyến cáo của Hiệp hội Ung thư Hoa Kì (ACS) năm 2012 cũng là chương trình đang được áp dụng tại nước ta như sau:10
- Từ 21 đến 29 tuổi: pap – smear mỗi 3 năm.
- Từ 30 đến 65 tuổi: Thực hiện cotesting bao gồm cả pap – smear và HPV-DNA test mỗi 5 năm (ưu tiên hơn) hoặc có thể chấp nhận tầm soát bằng pap – smear mỗi 3 năm.
Theo khuyến cáo mới nhất năm 2020 của tổ chức ACS rút ra từ các nghiên cứu cân nhắc lợi ích và nguy cơ cho những phụ nữ thực hiện tầm soát đã có một số thay đổi: tuổi bắt đầu tầm soát tăng lên 25 tuổi thay vì 21 tuổi như trước đây; công cụ ưu tiên tầm soát dùng HPV – DNA test mỗi 5 năm. Khuyến cáo này hiện chưa được áp dụng tại Việt Nam do cơ sở hạ tầng xét nghiệm còn thiếu, tuy nhiên trong tương lai gần có thể sẽ được triển khai.10
Qua bài viết bạn đọc có thể tìm được câu trả lời Ung thư cổ tử cung có chết không. Ung thư cổ tử cung là bệnh lý ung thư phụ khoa ác tính. Nếu không phát hiện và điều trị kịp thời, bệnh có thể gây biến chứng ảnh hưởng nghiêm trọng cuộc sống người bệnh. Thậm chí đe doạ tính mạng và tử vong. Tiêm ngừa vaccine HPV là cách hiệu quả nhất để phòng ngừa ung thư cổ tử cung. Cần tham gia đầy đủ chương trình tầm soát ung thư để phát hiện sớm các sang thương tiền ung thư và điều trị kịp thời, hiệu quả.
Nguồn tham khảo / Source
Trang tin y tế YouMed chỉ sử dụng các nguồn tham khảo có độ uy tín cao, các tổ chức y dược, học thuật chính thống, tài liệu từ các cơ quan chính phủ để hỗ trợ các thông tin trong bài viết của chúng tôi. Tìm hiểu về Quy trình biên tập để hiểu rõ hơn cách chúng tôi đảm bảo nội dung luôn chính xác, minh bạch và tin cậy.
-
Trần Đặng Ngọc Linh. Ung thư cổ tử cung. Bài giảng ung bướu, Bộ môn Ung thư Đại học Y Dược Thành phố Hồ Chí Minh
Ngày tham khảo: 31/10/2022
-
Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countrieshttps://acsjournals.onlinelibrary.wiley.com/doi/full/10.3322/caac.21492
Ngày tham khảo: 31/10/2022
-
Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countrieshttps://acsjournals.onlinelibrary.wiley.com/doi/10.3322/caac.21660
Ngày tham khảo: 31/10/2022
-
Globocan Việt Nam năm 2020https://gco.iarc.fr/today/data/factsheets/populations/704-viet-nam-fact-sheets.pdf
Ngày tham khảo: 31/10/2022
-
Cervical cancerhttps://www.who.int/news-room/fact-sheets/detail/cervical-cancer
Ngày tham khảo: 31/10/2022
-
2018 FIGO Staging System for Uterine Cervical Cancer: Enter Cross-sectional Imaging.https://pubs.rsna.org/doi/full/10.1148/radiol.2019190088
Ngày tham khảo: 31/10/2022
-
Cervical cancer guideline of ESTRO, ESGO, ESG 2018https://guidelines.esgo.org/media/2018/04/Cervical-cancer-Guidelines-Complete-report.pdf
Ngày tham khảo: 31/10/2022
-
Cervical cancer guideline of NCCN 2022https://www.nccn.org/professionals/physician_gls/pdf/cervical.pdf
Ngày tham khảo: 31/10/2022
-
Bộ Y Tế (2019). "Hướng dẫn dự phòng và kiểm soát ung thư cổ tử cung". Quyết định số 2402/QĐ-BYT ngày 10/06/2019 của Bộ trưởng Bộ Y tế.
Ngày tham khảo: 31/10/2022
-
ACS’s Updated Cervical Cancer Screening Guidelines Explainedhttps://www.cancer.gov/news-events/cancer-currents-blog/2020/cervical-cancer-screening-hpv-test-guideline
Ngày tham khảo: 31/10/2022